がんの痛みについて、ネットで勉強したので、整理し公開します
参照ページ
①がんの痛みはがまんしないで!
https://www.tmhp.jp/komagome/section/column/dept/kanwacare/415.html#outline__3
②がんの痛みはこう治療する!
https://www.tmhp.jp/komagome/section/column/dept/kanwacare/425.html#outline__0_2
➂解熱鎮痛薬のロキソニンとカロナール。1分でわかる、作用や効果・副作用の違い
https://www.kusurinomadoguchi.com/column/articles/makrl
④ナルラピド、ナルサス(ヒドロモルフォン)
https://kusuri-jouhou.com/medi/pain/hydromorphone.html
➄オキシコンチン、オキノーム、オキファスト(オキシコドン)
https://kusuri-jouhou.com/medi/pain/oxycodone.html
⑥デュロテップMTパッチ、フェントステープ(フェンタニル)
https://kusuri-jouhou.com/medi/pain/fentanyl.html
⑦オプソ、アンペック、パシーフ(モルヒネ)
https://kusuri-jouhou.com/medi/pain/morphine.html
⑧ロキソニン(ロキソプロフェン)
https://kusuri-jouhou.com/medi/pain/loxoprofen.html
⑨カロナール(アセトアミノフェン)
https://kusuri-jouhou.com/medi/pain/acetaminophen.html
⑩緩和ケア
https://heart-clinic.jp/%E7%B7%A9%E5%92%8C%E3%82%B1%E3%82%A2#i
がんの痛みはがまんしないで!
はじめに
がんになったら「痛みはしょうがない」と思っていませんか?
痛みは、がんのいずれの時期においても起こりうる症状であり、病気の進行と痛みの強さは必ずしも一致しません。また、病気そのものによる痛みだけでなく、検査や治療時にも痛みが伴うこともあります。
痛みがあると、体がつらくなるだけでなく、気分もおちこみますし、日常生活のさまざまな場面で支障となり、がんの治療に悪影響を及ぼすこともあります。
さあ、痛みは我慢せず、痛みを和らげる方法を一緒に考えていきましょう。快適な治療を受けながら、あなたらしい療養生活を送れることが、何よりも大切なことなのです。
痛みの治療を受けるために知っておきたいこと
がんの痛みとは?
がんの痛みは、がんの治療中の患者さんでは約半数に、進行したがんの患者さんでは約2/3に見られます。
原因は様々ですが、以下のように大きく4つに分かれます。
- がん自体が原因の痛み
- がんに関連した痛み(筋肉のつり、手足のむくみ、便秘などによる痛みなど)
- がんの治療に関連して起こる痛み(手術後の痛み、抗癌剤による口内炎など)
- がん以外の病気による痛み(変形性脊椎症、関節炎など)や、誰でも経験するような痛み(単純な頭痛、歯痛など)
痛みの多くは治療できます
がんの痛みの多くは、適切な痛みの治療を行えば和らげることができます。
痛みの強さや性質(ズキズキ、ピリピリなど)は、がんのある場所などによって異なりますし、痛みの感じ方もその人によって異なります。従って、薬の種類や量、生活に関するアドバイスは、患者さんごとに検討する必要があります。
痛みを我慢せず、まずは、近くにいる主治医や看護師、薬剤師に相談してみましょう。
がんの痛みのメカニズム
がんのある場所や転移した場所、体の構造によって、痛みのメカニズムが異なります。
がん自体が原因の痛みは、3種類に分類されます。

- 「体性痛」
がんが骨や筋肉、皮膚など、体の構造部分にある場合の痛みです。
「うずくような」、「ズキズキする」、「ヒリヒリする」などと表現され、特に、からだを動かしたり圧迫したりすると鋭い痛みが出るのが特徴です。 - 「内臓痛」
がんが内臓にある場合の痛みです。
「ここ」という狭い明確な場所ではなく、「このあたり」というやや広範囲に痛みを感じます。鈍く重い感じの痛みが特徴的です。 - 「神経障害性疼痛」
がんが「痛みを伝える神経」に対して障害を起こした場合の痛みです。ある種の抗癌剤治療を続けている時に、手足の先に生じることもあります。
「焼けるような」「ビリビリ、チクチクした」「ビリッと電気が走るような」痛みであることが特徴で、普通は痛みを感じないような軽い刺激(軽く触れる程度の刺激)で痛みを感じたりすることもあります。
こんな誤解していませんか?よくある誤解について、ご説明します
「痛みは我慢するべきもの」ではありません!
痛みを我慢していると、食欲が低下したり、不眠が続いたり、動くのがおっくうになったり、気持ちが落ち込んだりするなど、日常生活への支障が出てきます。痛みで体力が消耗すると、せっかくの治療にからだが耐えられなくなることもあります。我慢せずに、痛みを積極的にとることで、これまで通りの生活を続けられるようにしましょう。
「痛みが出たということは、がんが進行している証拠」ではありません!
がんの進行や大きさと痛みは、必ずしも関係はありません。がんが小さくても骨や神経の近くにできたために、痛みが強く生じることもあります。がん治療の副作用で痛みが起きることも、がんとは関係なく痛みが起きることもあります。また、痛みに対して、敏感な人もそうでない人もいます。
「痛み止めを使うことでがんの治療に悪い影響が出る」ことはありません!
痛み止めの使用ががん治療に悪い影響を与えることはなく、逆に、積極的な抗癌治療を続けていく助けになることが知られています。
「医療用麻薬を使うのは最後の手段」ではありません!
医療用麻薬の使用とがんの進行は、必ずしも関係はありません。医療用麻薬は、決して最後の手段ではなく、痛みに応じて必要な時期から開始することが勧められています。
「痛み止めで命を縮める」ことはありません!
医療用麻薬は、医師の指示のもと適切に使用された場合、寿命を縮めることはないということが示されています。
「痛み止めで麻薬中毒になる」ことはありません!
麻薬中毒、または「精神依存」とは、自分で制御できずに薬を使用してしまったり、痛みがないにも関わらず薬を使わずにいられなくなってしまったりすることをいいます。
医療用麻薬は、医師の指示のもと適切に使用された場合、依存症状を生じることはほとんどないと報告されていますので、ご安心ください。
「痛み止めがどんどん効かなくなっていく」ことはありません!
痛み止めの使用中に、これまでよりも多くの薬の量が必要になることはよくあります。多くの場合、薬が効かなくなったのではなく、痛みそのものが強くなったためとされます。
痛みの強さに応じて、痛み止めの量を増やしたり、種類を変更したりすれば、ほとんどの痛みは和らぎますので、あなたにとって必要な量の痛み止めを使っていきましょう。
あなたの痛みを伝えてください
痛みの伝え方のコツ
痛みは「主観的な感覚」なので、患者さんご自身にしかわかりません。血圧は測ればわかりますが、痛みは、外から測定したり判断したりすることができません。
医師、看護師、薬剤師は、あなたが伝えてくれた痛みの情報をもとに、痛みの原因を明らかにしていきます。ぜひ、あなたの痛みを、あなたの言葉で伝えてみましょう。
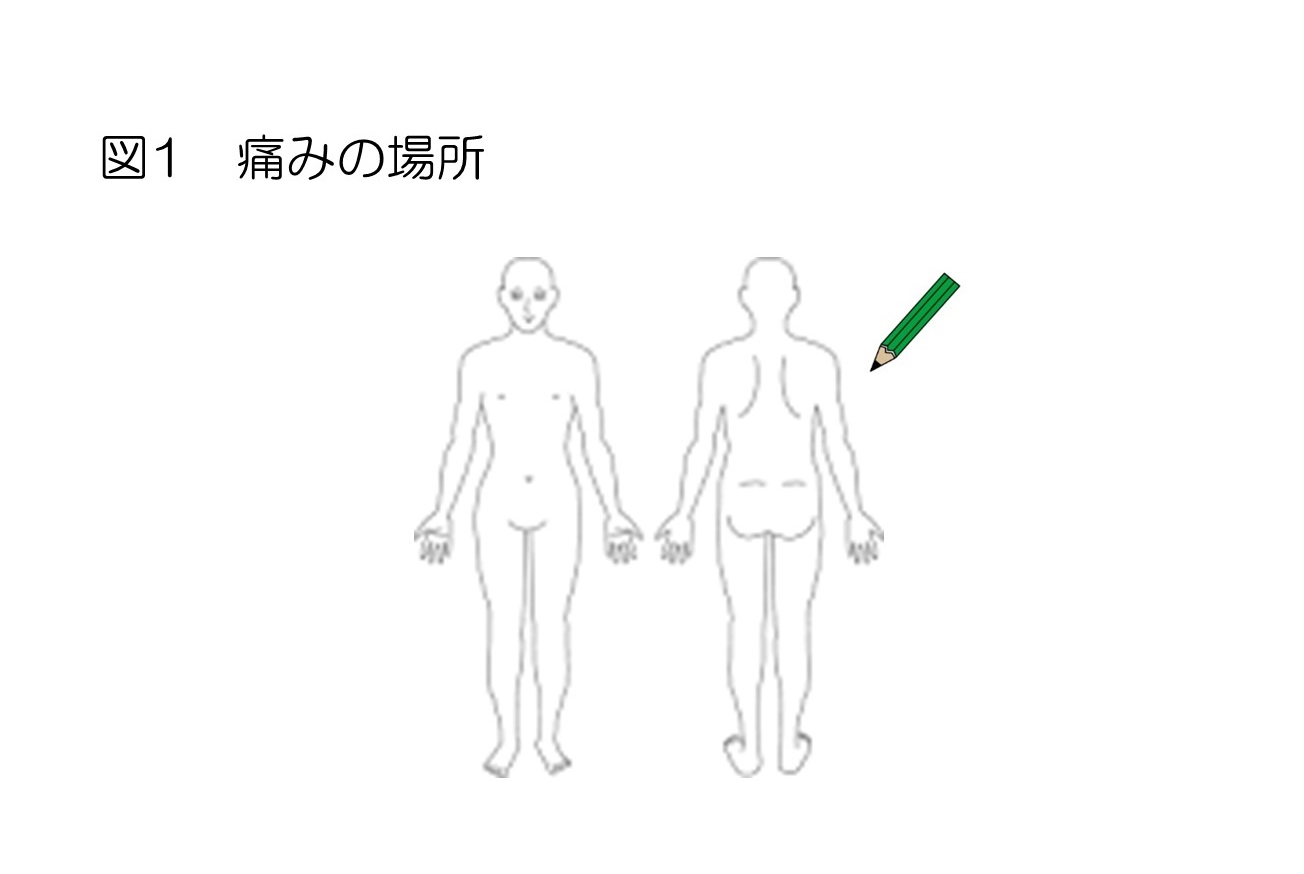
どこが痛い?
言葉で表現しにくいときは、ご自身のからだの場所、または図の上で指さして教えてください。
どんな痛み?
どんな痛みか、あなたが感じるままを教えてください。
どのように表現すればよいかわからない時は、次のような表現法も参考にしてください。
- ズキンズキンと脈打つ痛み
- ギクッと走るような痛み
- 突き刺されるような痛み
- 鋭い痛み
- 締め付けられるような痛み
- 焼け付くような痛み
- うずくような痛み
- 重苦しい痛み
- さわると痛い
- 身の置き所のないような痛み
生成AIによる回答を追加
痛みの表現には、オノマトペや比喩表現、言葉による表現などがあります。
【オノマトペ】
ガンガン、キュンと、
キリキリ、キンキン、シクシク、ジンジン、ズキズキ、ズーン、チクチク、 ツーンと。
【比喩表現】ハンマーで殴られたような、電気が走るような、差し込まれるような、刃物で刺されるような、 貫かれるような。
【言葉による表現】
びりびり(しびれたような感覚があるとき)
じんじん(しみるような痛みがあるとき)
ちくちく(針で刺すような痛みがあるとき)
ひりひり(焼けるような痛みが続くとき)
きりきり(締めつられるような痛みがあるとき)
ずきずき(頭や歯が痛いとき)
痛みを伝えるには、オノマトペ(擬音語・擬態語)が有効です。感覚的/直感的に表現できる、痛みを適切に表現できる、短い言葉で伝えられるといったメリットがあります。
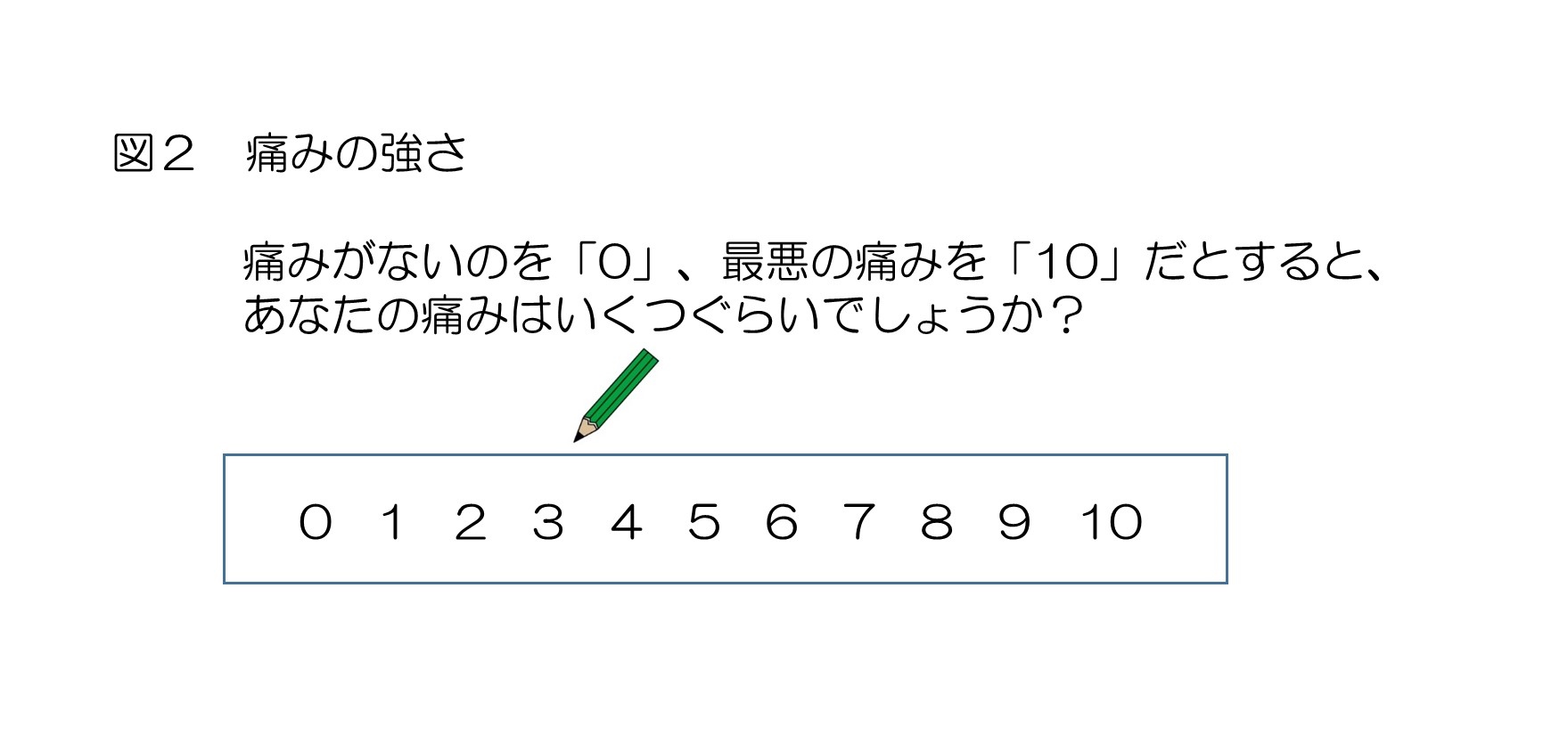
痛みの強さは?
痛みの強さを表す「ものさし」を使ってみましょう。
図のように、「痛みのない状態」を0、「想像できる最悪の痛み」を10として、0から10ので痛みの強さを表現するものさしが、よく使われています。
(強さの表現例)「一番痛い時で8、痛くないときは2、一日平均すると6」というように、教えてください。
どうすると痛くなる?
どんな時に痛みが強くなるか、教えてください。次のような例も参考にしてください。
- 動いた時
- 横になった時
- 定時の痛み止めを飲む時刻の前
- ずっと同じ姿勢でいる時
- これからどうなるのだろうと不安になる時
がんの痛みはこう治療する!あなたのお薬について知っておいていただきたいこと
痛み治療の目標
がんの痛み治療には3つの目標があります。
- 痛みに妨げられない睡眠時間の確保
- 安静にしていれば痛みが消えている状態の確保
「まず1の目標から」 - 起立したり体を動かしたりしても、痛みが消えている状態の確保。まず1の目標をクリアするところから、ひとつずつ解決していきます。
痛みの緩和治療(概論)
がんの痛み治療には、主に4つの方法があります。
- 薬物療法:痛み止めの薬を使う方法で、最も一般的です。
- 神経ブロック:神経や神経周囲に局所麻酔薬などを注入することにより痛みを緩和する方法で、主に麻酔科医などの専門家が行います。
- 放射線療法:主に骨転移などに対して放射線をあてることで痛みを取る方法もあります。専門の施設で行います。
- 生活の工夫:痛みが少なく負担のかからない動作の方法を考えたり、コルセットを使用して保護をしたり、温めたり冷やしたり、気分転換をしたりする方法もあります。
痛みの原因や病状により、これらを組み合わせて治療していきますが、まず①と④を組み合わせて対処することが基本です。
ここでは、主に①の薬物療法について説明いたします。
がんの痛みに対する薬物治療
標準的ながん疼痛治療法
WHO(世界保健機関)は、痛みの強さを3段階に分け、その段階に合わせた治療法を提案しています。

それぞれの薬について、以下に説明します。
解熱鎮痛薬:「弱い痛み」に使う薬
「弱い痛み」の治療には、「解熱鎮痛薬」を使います。
解熱鎮痛薬には、①炎症を抑える作用のある「非ステロイド性消炎鎮痛薬」と、②炎症を抑える作用を持たない「アセトアミノフェン」の2種類があります。

非ステロイド性消炎鎮痛薬
がんの一般的な痛み、骨転移に伴う痛み、がんに伴う発熱などに使用されます。
しかし、胃潰瘍、腎機能障害、肝機能障害などの副作用を引き起こすこともありますので、強い胸焼け・だるさ・手足のむくみなどが生じたときは、早めにご相談ください。
アセトアミノフェン
がんの一般的な痛み、骨転移に伴う痛み、がんに伴う発熱などに使用されます。胃潰瘍、腎機能障害などの副作用を起こしにくいため、広く使用されています。非ステロイド性消炎鎮痛薬と合わせて使用することもできます。
まれに肝機能障害が生じることがありますので、強いだるさを感じたら、早めにご相談ください。
コデイン・トラマドール:「弱い~中くらいの痛み」に使う薬
痛みの強さの3段階のうち第2段階の「弱い痛み~中くらいの痛み」に対しては、主に、①コデイン、②トラマドールを使用します。場合によりこの段階を省略して、次の3段階(3.4の章参照)を使うこともよくあります。

コデイン
古くからよく知られている薬で、痛みを抑える以外に、咳止めの効果もあります。
トラマドール
比較的新しい薬で、痛みを抑えるだけでなく、しびれやビリビリした感じを抑える効果もあるとされます。
コデイン・トラマドールの副作用
眠気・吐き気・便秘などの副作用が生じることがあります。
これらの副作用は、対応が可能です。困ったことがあれば、医師や看護師・薬剤師とよく相談しましょう。
モルヒネ・オキシコドン・フェンタニル:「中くらい~強い痛み」に使う薬
痛みの3段階のうち、第3段階の「中くらい~強い痛み」に対しては、主に、①モルヒネ、②オキシコドン、③フェンタニルなどの「医療用麻薬」がよく使われます。

モルヒネ
最も古くから使用されている医療用麻薬で、世界的に標準的な薬です。
定期的に、ゆっくり吸収される薬(MSコンチン錠など)を使用し、痛い時の頓服薬として、速やかに吸収される薬(オプソ内服薬など)を使用します。のみ薬以外にも坐薬(アンペック坐薬など)や注射薬(モルヒネ注射液など)がありますので、状態に合わせて選ぶことができます。
腎臓の働きが低下している患者さんでは、眠気などの副作用が起こりやすくなります。
オキシコドン
モルヒネと似た性質を持つ薬で、国内で広く使われています。
定期的に、ゆっくり吸収される薬(オキシコンチン錠など)を使用し、痛いときには頓服薬として、速やかに吸収される薬(オキノーム散など)を使用します。注射薬(オキファスト注など)もあります。
モルヒネとは違い、腎臓の働きが低下している患者さんでも比較的安全に使用することができます。
フェンタニル
①皮膚に貼付する張り薬(貼付剤)、②舌の下や頬の裏に置いて粘膜から吸収させる製剤(口腔粘膜吸収製剤)、③注射剤があります。
貼付薬(フェントステープ、デュロテップMTパッチなど)は、のみ薬の使用が困難な方にも便利で簡単であり効果が長く続くという長所がある反面、微調整が難しいという短所もあります。
痛いときには、非常に速く効果が現れる頓服薬として口腔粘膜吸収製剤(アブストラル舌下錠、イーフェンバッカル錠)があるので便利です。
フェンタニルは、モルヒネやオキシコドンに比べ、吐き気・便秘・眠気などの副作用が少なく、また腎臓の働きが低下している患者さんでも安全に使用することができます。
モルヒネ、オキシコドン、フェンタニルの副作用
程度の差はありますが、眠気・吐き気・便秘などの副作用が生じることがあります。
ほとんどの副作用は、対応が可能です。困ったことがあれば、医師や看護師・薬剤師とよく相談しましょう。
頓服薬の使い方
頓服薬とは
痛みが出た時に、そのつど、臨時で使う薬のことを、「頓服薬」、「頓用薬」、「レスキュー薬」と言います。
通常、速く効くタイプの薬(速効性のある薬)を使います。(表3参照)
頓用薬の上手な使い方
- 急に強くなった痛み(予測できない痛み)に対して使います
- 痛みが強くなると予測される場合(食事・トイレ・着替えなどでからだを動かす時など)、前もって予防的に使います
- 定期的に使う痛み止めの量の不足を補います(薬の必要量を調整している時など)
鎮痛補助薬について
痛み止めが効きにくい痛みのひとつに、「神経障害性疼痛」があります。(がんの痛みは我慢しないで!の2.3がんの痛みのメカニズム の項参照)
神経障害性疼痛に対しては、それまで使ってきた痛み止めと一緒に「鎮痛補助薬」を合わせて使用することで、痛みを改善できる場合があります。

「鎮痛補助薬」は、通常は痛み止めとしては使われない薬(例えばうつ病の薬、けいれんを止める薬、不整脈の薬など)ですので、驚かれる方もいらっしゃるかもしれませんが、通常、うつやけいれんを治療する量より少ない量を使います。
しかし、それぞれの薬は、眠気やふらつきなどの副作用を起こすこともあります。医師や薬剤師に、その薬の使用目的や副作用などをよく聞いておくとよいでしょう。
解熱鎮痛薬のロキソニンとカロナール。1分でわかる、作用や効果・副作用の違い
ロキソニンとカロナールの違い
両方とも熱冷まし、鎮痛薬として使われる薬ですが、違う点について「作用」「薬の剤型(タイプ)」「効果・副作用」「子どもの服用」「妊婦・授乳中の方の服用」の項目を取り上げて紹介します。
作用の違い
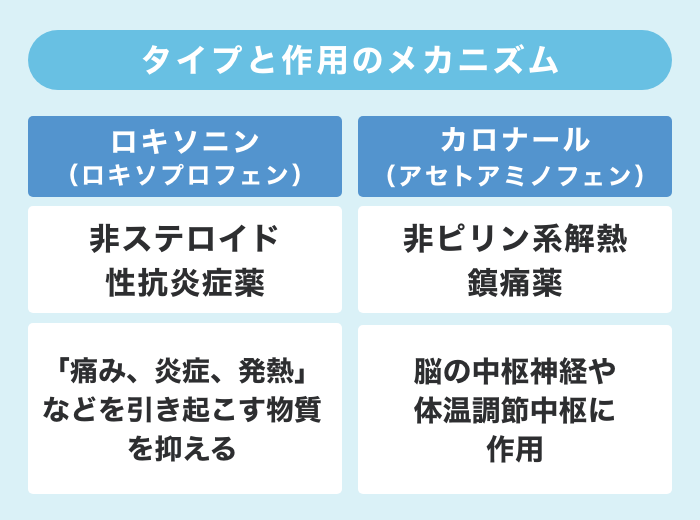
まずは、ロキソニンとカロナールの作用について見比べてみましょう。基本的に強さではなく、効果を発揮する作用のメカニズムに違いがあります。
●ロキソニン(ロキソプロフェン)
非ステロイド性抗炎症薬(NSAIDs)のタイプに分類されます。体内の「痛み、炎症、発熱」などを引き起こす物質(プロスタグランジン)が作られるのを抑えることによって、炎症に伴う腫れや痛みをやわらげ、熱を下げます。
●カロナール(アセトアミノフェン)
NSAIDsには分類されず、一般的な解熱鎮痛薬とはメカニズムに違いがあります。非ピリン系解熱鎮痛薬になり、脳の中枢神経や体温調節中枢に作用することによって、解熱鎮痛効果を示します。
薬の剤型(タイプ)の違い
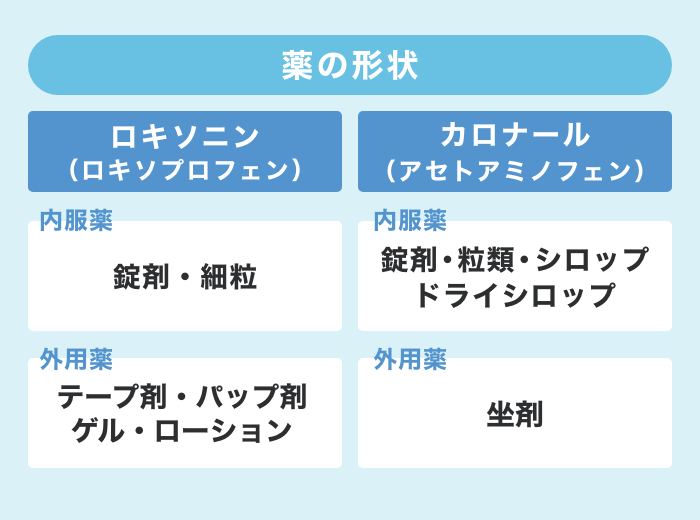
ロキソニン、カロナール共に錠剤以外にも様々な薬のタイプがあります。その時の自分にあった剤形を選ぶ目安にしてください。
●ロキソニン(ロキソプロフェン)
ロキソニンには、内用薬として錠剤の他に細粒や液剤があります。錠剤や液剤は市販薬でもありますが、細粒は医師の診察を受けないと購入することはできません。
複数の会社から発売されているので、ロキソプロフェンという名前で検索したほうがいいかもしれません。
このほかにも、外用薬としてテープ剤、パップ剤、ゲル、ローションがあります。 外用薬は全て市販薬として購入可能です。どの外用薬を選ぶかの基準は、部位や薬の使いやすさなどによって自分で選ぶことができます。
●カロナール(アセトアミノフェン)
カロナールには、内用薬として錠剤の他に細粒、シロップ、ドライシロップがあります。細粒とドライシロップはよく似ていると思われがちですが、ドライシロップは甘みなどのコーティングがしてあり、そのままで飲んでも水に溶かして飲んでもいい薬です。市販薬であれば、錠剤、シロップがあります。
外用薬としては坐剤があり、市販薬としても販売されています。アセトアミノフェン自体は苦いので、成人であれば錠剤、小児であれば、使いやすさから坐剤、シロップを選ばれることが多いです。
効果・副作用の違い
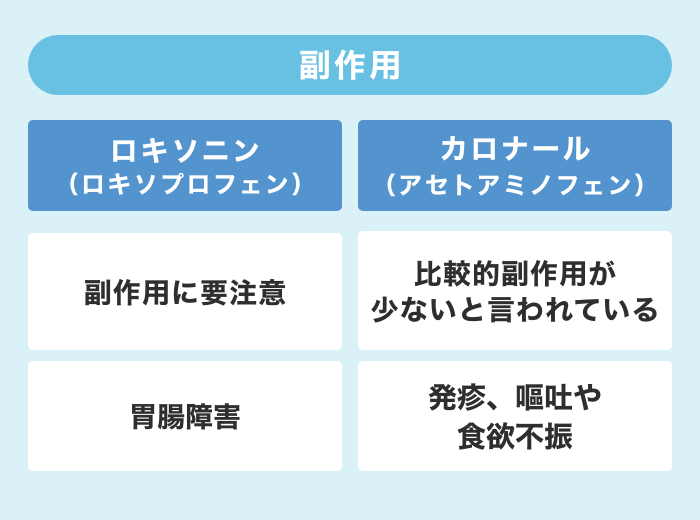
どちらも痛みや熱、炎症を抑える解熱鎮痛薬として処方されます。同じような効果が期待できますが、副作用では違いがあります。
●ロキソニン(ロキソプロフェン)
解熱鎮痛薬として効果が期待できる薬ですが、特に胃腸障害の副作用のリスクがあります。そのため、胃腸が弱い方や消化潰瘍の方は、服用には注意が必要です。胃薬が合わせて服用されることが多くあります。
その他の副作用としては、吐き気、嘔吐、発疹などもあります。市販薬でも、成分であるロキソプロフェンを含む薬が第1類医薬品(代表例:ロキソニンS)として販売されています。
●カロナール(アセトアミノフェン)
ロキソニンを代表する非ステロイド性抗炎症薬(NSAIDS)と比較すると、効果が穏やかだと言われており、妊娠中に服用されるケースもあります。ただ、自己判断で飲まずに必ず、医師の指示の元に服用しましょう。
小さな子どもにも、カロナールの成分であるアセトアミノフェンを含む薬は、粉薬や座薬などでも一般的に処方されます。市販薬でも、風邪薬などでアセトアミノフェンを含む薬は多く販売されています。 もちろん、副作用がないわけではなく、効果についても個人差があります。
主な副作用としては、発疹、嘔吐や食欲不振などがあります。
作用持続時間
作用持続時間を判断する指標となるのが「半減期」です。半減期は薬の血中濃度が半分になるまでの時間を表しています。半減期を比較すると、ロキソニンよりもカロナールのほうが長く、作用持続時間は長いと考えられます。ただし、腎機能や肝機能などによって個人差が見られることも少なくないため、あくまで目安と捉えましょう。
●ロキソニン(ロキソプロフェン)
ロキソニンは薬の血中濃度が半分になる「半減期」が約1時間15分と短いため、効果が続く時間は比較的短めです。市販のロキソニンを使用する場合は、4時間以上の間隔をあけて服用し、1日3回までとされています。効果を持続させるためには、適切な間隔で服用する必要があります。
●カロナール(アセトアミノフェン)
カロナール(アセトアミノフェン)の半減期は約2時間30分です。アセトアミノフェンを主成分とする市販薬の「タイレノールA」は、4時間以上の間隔をあけて服用することが推奨されています。1日の服用回数は最大3回までです。
ナルラピド、ナルサス(ヒドロモルフォン)
ナルラピド、ナルサス(ヒドロモルフォン)の作用機序:オピオイド系鎮痛薬
・多くの人が罹る病気の一つとして、がんがあります。がんは死因の上位であるため、がんをどのようにして治療していくのかは重要な課題の一つです。
・がん患者の中で特に問題になりやすいものとして、痛みがあります。がん疼痛とも呼ばれ、がんによって激しい痛みが持続的に続くようになるのです。
・そこで、がん疼痛を抑えるために活用される薬としてヒドロモルフォン(商品名:ナルラピド、ナルサス)があります。ヒドロモルフォンはオピオイド系鎮痛薬と呼ばれ、あへん系麻薬に分類される鎮痛薬です。
ナルラピド、ナルサス(ヒドロモルフォン)の作用機序
・無秩序に細胞増殖を繰り返す病気として、がんが知られています。がん細胞によって体がむしばまれていくのです。
・初期のがんでは、痛みのないことがあります。ただ、がんが進行していくにしたがって痛みを伴うようになります。特に、末期のがん患者になると主症状の多くが痛みになります。このときは持続性の痛み(ずっと続く痛み)であり、前述の通り疼痛と呼ばれます。
・がん疼痛によって夜に痛みで眠ることができなかったり、じっと我慢していられなかったり、痛みによって日常生活が困難になります。
・痛みはケガの悪化を防ぐために重要ですが、痛みの度合いが強すぎると日常生活に支障が表れるようになるのです。そこで、薬によってがん疼痛を抑えるようにするのです。
・痛みをどこで感じているのかというと「脳」です。脳に痛みのシグナルが入ってくることによって、痛みを認識するのです。ただ、脳には「痛みを感じなくさせるスイッチ」が存在します。このスイッチを専門用語でμ(ミュー)受容体といいます。
・μ受容体が刺激されると、結果として「痛み物質」が放出されなくなります。その結果、がんによる痛みであっても強力に抑えることができます。
・そこで、μ受容体を刺激すればがん疼痛を抑制できることが分かります。μ受容体はオピオイド受容体とも呼ばれ、麻薬を服用したときはμ受容体が刺激されます。麻薬によってがんの痛みを抑えられるのは、μ受容体が刺激されるからです。
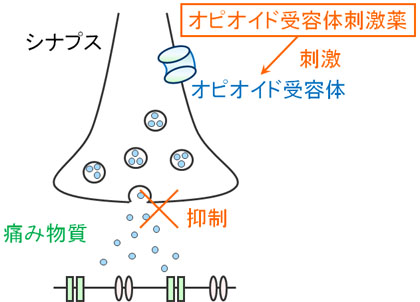
・このような作用機序によって、脳内に存在する「μ受容体(痛みを感じなくさせるスイッチ)」を刺激することにより、がんによる痛みを抑える薬がヒドロモルフォン(商品名:ナルラピド、ナルサス)です。
ヒドロモルフォン(商品名:ナルラピド、ナルサス)の特徴
・がん疼痛による痛みを軽減するための薬物治療としては、「WHO方式がん性疼痛治療法」として標準化されています。
・このとき、最初は一般的な解熱鎮痛剤(NSAIDs)を活用し、それでも痛みが消失しない場合は弱オピオイド(弱くオピオイド受容体を刺激する薬)が活用されます。それでも痛みが消失しない場合、モルヒネなどの強オピオイド薬が活用されます。
・強オピオイド薬の中でも、あへん系麻薬としてヒドロモルフォン(商品名:ナルラピド、ナルサス)が活用されます。医療用麻薬は厳しく流通制限がかけられていますが、がん患者の痛みを取り去る場合であれば積極的に活用されます。
・がん疼痛を緩和するために活用する場合であれば、麻薬による耐性ができることはありません。また、中毒症状に陥ることもないです。
・ただ、WHOによる「がん性疼痛治療のためのガイドライン」において、ヒドロモルフォン(商品名:ナルラピド、ナルサス)は標準薬であるにも関わらず、日本では2017年に承認されるまで扱うことができませんでした。それまで、世界では80年以上にわたって当たり前のように使われていた薬であっても、日本では使用されていなかったのです。
・そうした中であへん系麻薬として承認された薬がヒドロモルフォン(商品名:ナルラピド、ナルサス)です。
・ヒドロモルフォンの中でも、ナルラピド錠は即効性製剤です。つまり、薬を服用してすぐに効果が表れます。がん疼痛では、1日に何回か急に痛みが強くなることがあります。これを突出痛と呼びます。
・こうした急な突出痛に対して対応するため、すぐに効果を示す即効性製剤(ナルラピド)が活用されます。ナルラピドでは服用後すぐに効果を示し、すぐに効果が切れるように設計されています。あくまでも突出痛に対応するための薬です。こうした突出痛への対処をレスキュー・ドーズといいます。
・一方で、突出痛に加えてがんでは1日ずっと続く痛みにも悩まされます。こうした持続的な痛みに対しては、徐放性製剤であるナルサス錠が活用されます。
・ナルサスでは、服用後に有効成分ヒドロモルフォンが少しずつ溶けだすように設計されています。徐々に有効成分が放出されるため、その効果は長く続きます。その結果、ずっと続く痛みを抑えることができます。
・ヒドロモルフォン(商品名:ナルラピド、ナルサス)に似た薬としては、オキシコドン(商品名:オキノーム、オキシコンチン)が知られています。オキノームは突出痛に活用され、オキシコンチンは持続的な疼痛に用いられます。オキシコドンもあへん系麻薬であり、オピオイド系鎮痛薬に分類されます。
・ヒドロモルフォン(商品名:ナルラピド、ナルサス)の主な副作用としては悪心・嘔吐、便秘、眠気、かゆみなどが知られています。医療用麻薬を活用すると便秘や嘔吐などの副作用が表れるため、これらを回避するために便秘薬や制吐剤を活用することになる可能性があります。
・これらの特徴により、「がんによる中等度から高度の疼痛」に対して活用される医療用麻薬がヒドロモルフォン(商品名:ナルラピド、ナルサス)です。突出痛や持続的な痛みなど、疼痛の種類によって即効性製剤か徐放性製剤化を使い分けます。
オキシコンチン、オキノーム、オキファスト(オキシコドン)
オキシコンチン、オキノーム、オキファスト(オキシコドン)の作用機序:オピオイド系鎮痛薬
・がんは命に関わるだけでなく、激しい痛みを生じる病気として有名です。このときの疼痛は1日中続き、がん末期になると夜に寝られないほどになります。そのため抗がん剤による治療よりも、痛みを取り除くことの方が重要視されることは多いです。
・そこで、がん患者の痛みを取り除くために使用される薬としてオキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)があります。オキシコドンはオピオイド系鎮痛薬と呼ばれる種類の薬になります。
オキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)の作用機序
・怪我した部分を酷使しないために痛みは重要ですが、痛みの度合いが強すぎると日常生活に支障がでてしまいます。そこで、鎮痛薬の使用を考えます。痛みを我慢するのではなく、適切に抑えることで快適な日常を実現させるのです。
・頭痛や怪我の痛みを抑えるときなど、鎮痛薬は多用されます。がんの痛みも同様であり、最初は一般的な鎮痛薬を使用するように規定されています。ただ、がんによる痛みは激しいため、単なる鎮痛薬では疼痛を適切にコントロールできないことがあります。
・がんは正常細胞に入り込み、臓器を侵していきます。がん末期になると、その度合いは大きくなります。そのときに生じる痛みにも対処しなければいけません。そこで、医療用麻薬を使用します。
・痛みは脳で感じます。そして、脳には「痛みを感じにくくさせるためのスイッチ」があります。このスイッチをμ(ミュー)受容体といいます。そこで、薬によってμ受容体を刺激すれば、痛みを抑制できることが分かります。μ受容体を刺激する薬は、がんによる痛みでさえも感じなくさせることができます。
・μ受容体は、オピオイド受容体とも呼ばれます。オピオイド受容体には何種類かあり、その中の一つがμ受容体なのです。そのため、μ受容体を刺激する薬はオピオイド薬と呼ばれます。

・このような考えにより、脳に存在する「痛みを強力に抑えるスイッチ」を起動させることで、がんの疼痛を緩和する薬がオキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)です。
オキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)の特徴
・医療用麻薬としては、モルヒネが有名です。がんの痛みに対してモルヒネ製剤は多く使用されます。ただ、中には副作用の観点からモルヒネ製剤が合わない方もいます。そこで、モルヒネと同じように強力な作用を示す薬としてオキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)が活用されます。
・オキシコドンの飲み薬には、体内で徐々に溶け出すことで効果が持続する「オキシコンチン」という商品名の医薬品があります。がんの痛みは1日中続くため、これに対処するのです。
・ただ、中には「一時的に急激な痛み(突出痛)を生じるケース」があります。そのようなとき、できるだけ素早く薬を取り込んで痛みを取り去らなくてはいけません。そのようなときに使用されるオキシコドン製剤がオキノームです。オキノームは散剤であり、速効性があります。急激な痛みを緩和するため、これをレスキュー・ドーズといいます。
・オキシコドン製剤には注射剤もあり、オキファストという商品名で販売されています。点滴によって投与するため、口からの服用が難しい場合でも使用できます。
・健康な人がこれらの薬を使用すると、中毒などの問題が起こります。ただ、激しい痛みのある人の場合、医療用麻薬を使用しても依存などはほとんど問題にならないことが分かっています。
・さらに、薬の効き目がなくなる「耐性」を心配する必要もありません。薬が増量される場合というのは、単にがんによる痛みが強くなったことによるものです。
・ちなみに、オキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)の投与量を増やすと、それに伴って鎮痛効果が強くなります。上限なく痛みを強力に抑制するため、がんによる疼痛の状態に応じて投与量を調節します。
・これらの薬を使用するとき、副作用への対処は重要です。オキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)を使用すると、悪心・嘔吐や便秘、眠気などの副作用が表れます。そのため、医療用麻薬を使用している患者さんの中には、吐き気止めの薬や便秘薬を使用している方がいます。これは、薬による副作用を回避するためです。
・このような特徴により、がんによって起こる疼痛や急激な痛みを和らげ、快適に過ごすための手助けをする薬がオキシコドン(商品名:オキシコンチン、オキノーム、オキファスト)です。
デュロテップMTパッチ、フェントステープ(フェンタニル)
デュロテップMTパッチ、フェントステープ(フェンタニル)の作用機序:オピオイド系鎮痛薬
・がんによる痛みは一日中続き、精神がおかしくなるくらいの疼痛が起こります。そのため、がん末期などの患者さんでは、抗がん剤による治療よりも「どれだけ痛みを抑え、快適な生活を送れるようにするか」の方が重要視されます。
・そこで、がんの痛みをコントロールするために使用される薬としてフェンタニル(商品名:デュロテップMTパッチ、フェントステープ)があります。フェンタニルはオピオイド系鎮痛薬と呼ばれる種類の薬になります。
フェンタニル(商品名:デュロテップMTパッチ、フェントステープ)の作用機序
・頭痛などの痛みでは、いわゆる解熱鎮痛剤が多用されます。がんの痛みでも、最初は解熱鎮痛剤を使用するように規定されています。
・ただ、がんの疼痛は強烈であるため、頭痛などで用いられる一般的な鎮痛剤では対処できないことがあります。そのような場合、さらに強力な鎮痛剤を用います。具体的には、中等度から高度の慢性疼痛を有するときに医療用麻薬が使用されます。
・これらの薬としてはモルヒネなどが有名であり、同じような種類の薬としてフェンタニルがあります。フェンタニル(商品名:デュロテップMTパッチ、フェントステープ)などの麻薬を医療に応用することで、がんによる激しい痛みを緩和するのです。
・このような痛みは、脳で感じます。怪我をしたときなど、痛みのシグナルが神経を伝わって脳にまで届き、そこでようやく痛みを認識します。このとき、ずっと痛みを感じるようであると日常生活に支障が表れます。そこで、私たちの脳には痛みを感じなくさせるための機構が存在します。その中の一つとして、μ(ミュー)受容体があります。
・フェンタニルはμ受容体を刺激する作用があります。これにより、がんによる痛みを感じなくさせます。μ受容体は、オピオイド受容体とも呼ばれます。オピオイド受容体には何種類かあり、その中の一つがμ受容体なのです。そのため、μ受容体を刺激する薬はオピオイド薬と呼ばれます。

・このような考えにより、痛みを大幅に抑制するためのスイッチを起動させ、がんによる疼痛でさえも感じにくくさせる薬がフェンタニル(商品名:デュロテップMTパッチ、フェントステープ)です。
フェンタニル(商品名:デュロテップMTパッチ、フェントステープ)の特徴
・オピオイド系薬の中でも、特に強力な作用を有する成分がフェンタニルです。その作用はモルヒネの100~200倍ともいわれています。その強さから、強オピオイドに分類されます。
・フェンタニルは注射薬(フェンタニル注)としても利用されますが、貼付薬(貼り薬)として広く活用されています。たとえ口からの服用が困難な人であっても、貼付薬であれば問題なく使用できます。このような製剤がフェンタニル(商品名:デュロテップMTパッチ、フェントステープ)です。
・デュロテップMTパッチでは、3日に1回張り替えます。ただ、「3日に1回の張り替えですむ」という考えはシャワーなどですませる欧米人に適しており、湯船に浸かる日本では1日1回張り替えるタイプの薬が望まれます。このような考えのもと、1日1回張り替えの製剤として開発された薬がフェントステープです。
・なお、医療用麻薬とはいっても、強烈な痛みを有する人であれば中毒などを引き起こすことはほぼありません。正常な人が使用すれば大きな問題を生じますが、がんなどの痛みがあれば依存が問題となることはほとんどないのです。
・また、効果が薄れることもありません。これらの薬は投与量を増やすほど、その効果は上限なく強くなることが知られています。そのため、薬の用量を増やすのは効き目が悪くなったからではなく、がんの進行によって痛みが激しくなったためであると考えなければいけません。
・がんの痛みは我慢するものではありません。適切に痛みをコントロールすることにより、できるだけ日常を過ごしやすくすることの方が重要です。
・なお、これらフェンタニル(商品名:デュロテップMTパッチ、フェントステープ)などの医療用麻薬を使用すると、悪心・嘔吐や便秘、眠気などの副作用が表れます。そのため、医療用麻薬を使用している患者さんの中には、吐き気止めの薬や便秘薬を使用している方がいます。これは、薬による副作用を回避するためです。
・このような特徴により、激しい痛みを伴うがんに対して利用され、注射薬だけでなく貼付薬としても用いられる薬がフェンタニル(商品名:デュロテップMTパッチ、フェントステープ)です。
オプソ、アンペック、パシーフ(モルヒネ)
オプソ、アンペック、パシーフ(モルヒネ)の作用機序:オピオイド系鎮痛薬
・あらゆる病気の中でも、がんは重篤で治りにくい疾患として知られています。また、がんは「激しい痛みを伴う」という大きな問題があります。このときの痛みは一日中続くため、夜も眠れないほどであるといいます。
・そこで、がんの痛みを強力に和らげるために使用される薬としてモルヒネ(商品名:オプソ、アンペック、パシーフ)があります。モルヒネはオピオイド系鎮痛薬と呼ばれる種類の薬になります。
モルヒネ(商品名:オプソ、アンペック、パシーフ)の作用機序
・モルヒネという成分から分かる通り、これらの薬は医療用麻薬に分類されます。その作用により、がんによる強烈な痛みであっても抑えることができます。末期がんでは、むやみに抗がん剤を投与するよりも、適切に痛みを抑えて緩和する方が重要視されます。
・これらの痛みというのは、脳で感じます。例えば、怪我をしたとします。すると、そのときの「痛みのシグナル」は神経を通って脳へと伝えられます。これにより、怪我をした部位が痛いと感じるようになります。
・がんであれば、がんを発症したり転移したりした部位でがん細胞が浸潤・増殖していきます。これによって組織が破壊されるため、激しい痛みを伴うようになります。
・ただ、ヒトには脳で痛みを感じなくさせるためのスイッチが存在します。このスイッチをμ(ミュー)受容体といいます。μ受容体は脳内に存在しており、モルヒネはμ受容体を刺激することで強力に痛みを抑えます。
・μ受容体は、オピオイド受容体とも呼ばれます。オピオイド受容体には何種類かあり、その中の一つがμ受容体なのです。そのため、μ受容体を刺激する薬はオピオイド薬と呼ばれます。

・このような考えにより、痛みの抑制に関わるスイッチを起動させることで、がんによる痛みを抑える薬がモルヒネ(商品名:オプソ、アンペック、パシーフ)です。
モルヒネ(商品名:オプソ、アンペック、パシーフ)の特徴
・医療用麻薬の中でも、最も古くから使用されている薬の中の一つがモルヒネです。どれだけ激しい痛みであっても、これらの医薬品を有効に活用すればがんによる疼痛を軽減できます。がんの痛みは我慢するものではありません。適切に治療すれば、がんであっても快適な生活を送れるようになります。
・また、これらの薬による依存性は心配しなくても問題ありません。確かに、正常な人がこれらの薬を用いると中毒に陥ります。ただ、激しい痛みのある人に対して適切に使用している場合、中毒へ陥ることはほぼありません。
・しかし、副作用への対処は必要です。モルヒネ(商品名:オプソ、アンペック、パシーフ)を使用すると、悪心・嘔吐や便秘、眠気などの副作用が表れます。そのため、医療用麻薬を使用している患者さんの中には、吐き気止めの薬や便秘薬を使用している方がいます。これは、薬による副作用を回避するためです。
・これらモルヒネ製剤には、さまざまな剤形があります。例えば、オプソ内服液という薬は、液体のモルヒネ製剤です。すぐに体内へ吸収されて効果を発揮するため、がんによる急激な痛みに対応できます。緊急で痛みを和らげるため、このような投与をレスキュー・ドーズといいます。
・また、がんによって常に起こっている痛みに対処するため、体の中で徐々に薬の成分が溶け出すように設計されている薬もあります。徐々に溶け出す薬は徐放性製剤とも呼ばれ、このようなモルヒネ製剤としてアンペックやパシーフが知られています。
・アンペックは坐剤という形により、おしりから挿入することで効果を発揮させます。また、パシーフは飲み薬として活用されます。他にも、モルヒネ製剤では注射薬なども広く使用されています。
・このような特徴により、がんによる痛みをコントロールすることで快適な生活を支援する薬がモルヒネ(商品名:オプソ、アンペック、パシーフ)です。
ロキソニン(ロキソプロフェン)
ロキソニン(ロキソプロフェン)の作用機序:消炎鎮痛剤
・「痛み」は体の危険を伝えるためのシグナルであるため、健康に過ごすために痛みは重要な役割を果たしています。ただし、必要のない時まで痛みが表れると、逆に健康を害してしまいます。
・また、風邪を引いた時は体温が上昇します。これは病原微生物を退治するために必要な反応であるため、むやみに解熱するべきではありません。しかし、著しい体温上昇によって体力低下が起こるなどの問題がある時は体温を下げなければいけません。
・そこで、これら痛みや体温上昇を抑える薬としてロキソプロフェン(商品名:ロキソニン)が使用されます。ロキソプロフェンはNSAIDsと呼ばれる種類の薬になります。飲み薬だけでなく、テープ剤として活用される薬でもあります。
ロキソプロフェン(商品名:ロキソニン)の作用機序
・打撲などの物理的な痛みが起こったとき、その瞬間に痛みを感じます。その後、炎症が起こることで痛みが持続してしまいます。この時に発生する痛みには「痛み物質」が大きく関わっています。「痛み物質」は打撲に限らず、頭痛や生理痛でも共通して関与しています。
・この「痛み物質」として有名なものにプロスタグランジン(PG)があります。プロスタグランジンは炎症部位で放出される物質の1つであり、痛みを誘発します。
・また、風邪の時も同じように炎症が起こりますが、脳内でプロスタグランジンが放出されると発熱を起こします。つまり、体温が上昇します。このように、炎症や痛み、発熱はプロスタグランジンと呼ばれる物質の作用によって起こります。
・プロスタグランジンはこのような特徴を持つため、プロスタグランジンの作用を抑えることができれば「抗炎症、鎮痛、解熱作用」を得ることができます。
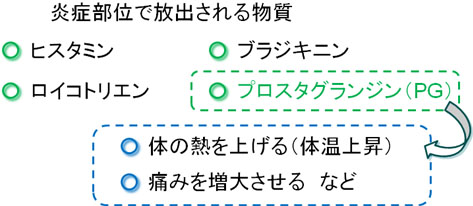
・プロスタグランジンを生成する機構としては、酵素が大きく関わっています。この酵素の名前をシクロオキシゲナーゼ(COX)と呼びます。
・シクロオキシゲナーゼ(COX)が作用することにより、原料からプロスタグランジンが作られます。つまり、シクロオキシゲナーゼ(COX)を阻害すれば、プロスタグランジンの生成が抑制されることが分かります。
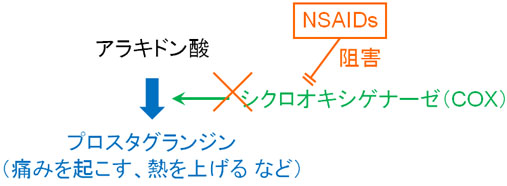
・このような考えにより、酵素を阻害することで炎症や痛み、発熱に関わるプロスタグランジン合成を抑制する薬がロキソプロフェン(商品名:ロキソニン)です。
ロキソプロフェン(商品名:ロキソニン)の特徴
・炎症を抑える薬としてはステロイドが有名です。ここで、広義的な意味ではステロイド以外の抗炎症薬をNSAIDs(非ステロイド性抗炎症薬)と呼びます。ただ一般的(狭義的)にはロキソプロフェン(商品名:ロキソニン)などの解熱鎮痛剤をNSAIDsと呼びます。
・強力に炎症や痛み、発熱を取り除くNSAIDsですが、有名な副作用として胃腸障害(胃潰瘍など)が知られています。これは、NSAIDsの作用機序に問題があります。
・プロスタグランジンは「炎症、痛み、発熱」を引き起こしますが、同時に胃粘膜の保護にも関与しています。そのため、NSAIDsによってプロスタグランジン合成がストップすると、胃粘膜のバリアー機能もなくなってしまいます。その結果、胃酸などの作用によって胃腸障害が起こります。
・薬を服用すると、必ず胃の中を通ります。この時に薬の成分が胃に存在するプロスタグランジンを直接阻害し、その結果として胃粘膜のバリアーが失われます。
・そこで、服用した直後である胃の中では薬としての効果を示さないが、腸から吸収された後に体内で代謝され、薬として作用を表すように変換する薬を考えます。このような性質を持つ薬をプロドラッグと呼びます。
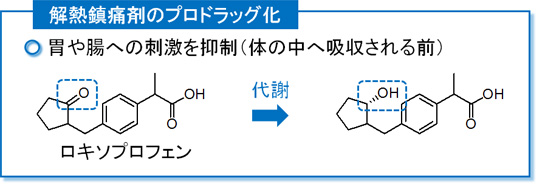
・ロキソプロフェン(商品名:ロキソニン)はプロドラッグであるため、胃の中を通過する時(体内へ吸収される前)は薬としての作用を示しません。そして、体内へ吸収された後は代謝され、解熱鎮痛作用を示す化合物へと姿を変えます。これにより、副作用である胃腸障害を大幅に軽減できます。
・なお、胃を通するときの作用を防ぐことはできますが、体内に吸収されて代謝を受けた後、血液中を巡って胃に作用することによる影響までは防ぐことができません。そのため、副作用を軽減したとは言っても、ロキソプロフェンによって胃腸障害が起こることはあります。
・ちなみに、ロキソプロフェンは貼付薬(テープ剤)としても広く活用されています。テープ剤であれば、薬を貼った部位へ直接薬を届けることができます。これにより、患部の炎症を抑えて痛みを緩和します。
・このような特徴により、NSAIDsで問題となる副作用を軽減しつつも強力な「抗炎症、鎮痛、解熱作用」を有する薬がロキソプロフェン(商品名:ロキソニン)です。
カロナール(アセトアミノフェン)
カロナール(アセトアミノフェン)の作用機序:解熱鎮痛剤
・風邪によって発熱が起こると、体のだるさによって日常生活が行いにくくなります。発熱は病原微生物に対抗するために必要な反応であるため、本来は熱を下げるべきではありません。
・しかし、中には高温状態の持続によって体力が著しく消耗してしまうことがあります。このような場合、熱を下げなければいけません。
・また、痛みが起こることによっても日々の生活が制限されます。そこで、鎮痛剤によって痛みを抑え、頭痛や腰痛症、打撲痛などの症状を抑制することがあります。
・そこで、熱を下げたり痛みを抑えたりする解熱鎮痛剤としてカロナール(一般名:アセトアミノフェン)が使用されます。
カロナール(一般名:アセトアミノフェン)の作用機序
・解熱鎮痛剤として多用されるカロナールですが、その作用機序は不明であるとされています。考えられていることとしては、中枢(脳など)に作用することで熱を下げたり痛みを抑えたりしていると言われています。
・体温が上昇するとき、脳が大きく関わっています。脳には体温中枢が存在します。風邪などによって体温中枢が反応すると、高温状態に陥ります。そこで、熱を下げるためには体温中枢に作用すれば良いことが分かります。
・カロナールは脳の体温中枢に働きかけ、熱の放散を増大させます。その結果、高くなってしまった熱を下げることができます。
・また、痛みは脳で認知されます。そのため、脳に作用することによっても痛みを抑えることができます。カロナールは、鎮痛剤として使用されるアスピリンと同程度の鎮痛効果が知られています。
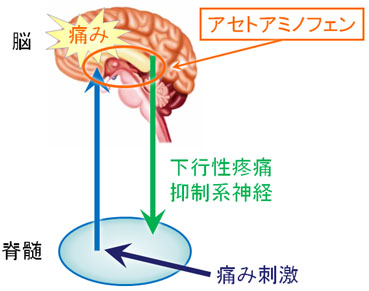
・このように作用機序は詳しく解明されていませんが、脳に働きかけることで解熱鎮痛作用を示す薬がアセトアミノフェン(商品名:カロナール)です。
カロナール(一般名:アセトアミノフェン)の特徴
・解熱鎮痛剤の中でも、副作用が少なく、比較的安全に使用できる薬がカロナールです。
・カロナールと同じ解熱鎮痛剤としては、NSAIDsと呼ばれる種類の薬も使用されます。しかし、NSAIDsには胃腸障害(胃潰瘍など)の副作用があります。カロナールは胃腸障害なく解熱鎮痛作用を示すことが知られています。
・また、小児のインフルエンザや水痘(みずぼうそう)などの解熱にNSAIDsを使用すると、脳症を引き起こすリスクが高まることがあります。そこで、小児の解熱鎮痛に対しては、これら脳症のリスクがないアセトアミノフェン(商品名:カロナール)が多用されます。
・平熱時にはほとんど体温に影響を示さず、発熱時には投与後3時間程度で効果が最大になると考えられています。抗炎症作用はほとんどありません。
・なお、カロナール自体は先発医薬品ではなく、後発医薬品(ジェネリック医薬品)として位置づけられています。そのため、アセトアミノフェン製剤には先発医薬品が存在しません。
・このような特徴により、特に小児に対して使用され、副作用も比較的少ない解熱鎮痛剤がカロナール(一般名:アセトアミノフェン)です。
カロナール(一般名:アセトアミノフェン)の効能・効果
・カロナールは、痛み止めとして使用されます。カロナールが用いられる病気や症状には、頭痛・耳の痛み・腰痛・筋肉痛・打撲による痛み・捻挫による痛み・生理痛・出産後の痛み・がんによる痛み・歯の痛み(抜歯後など処置後も含む)・関節痛などがあります。
・また風邪症状によって、鼻からのどに炎症が起きているときにもカロナールは用いられます。なぜならカロナールには炎症を抑えたり、痛みを鎮めたりする作用があるためです。さらに、カロナールは子どもの熱を下げたり痛みを鎮めたりするときにも用いられます。
・カロナールはこれらの症状を抑える、いわゆる対症療法(たいしょうりょうほう)の薬です。対症療法とは、病気の原因を根本治療するものではなく、熱や痛みなど発現している症状を和らげる治療のことです。
・カロナールなどの対症療法の薬を用いることで痛みや熱などの辛い症状を和らげます。そうすることで、人がもとの元気な状態に戻ろうとする「自然治癒力」を助けることができるのです。
・たとえば、カロナールは帯状疱疹(たいじょうほうしん:ウイルスが原因となって起こる皮膚の病気で痛みを伴う)に使用されることがあります。帯状疱疹の人へは、ウイルスをやっつけるファムビル(一般名:ファムシクロビル)などが用いられます。
・これに加えて、帯状疱疹の人へは病気によって起こる痛みや炎症を抑えるためにカロナールやロキソニン(一般名:ロキソプロフェン)が使用されることがあるのです。
・この他にも、カロナールは大人や子ども・赤ちゃんの中耳炎(ちゅうじえん:耳の奥に細菌が侵入して、耳の痛みが起きたりや耳から膿が出てきたりする病気)の薬に用いられることがあります。
・中耳炎は、子どもに起きやすい病気です。カロナールは、痛みや熱を下げる薬の中で子どもにも使いやすいとされています。そのため、中耳炎の痛みを和らげる目的で使用されるのです。
カロナール(一般名:アセトアミノフェン)の用法・用量
・カロナールで痛みを抑えるときは、大人へ1回につき300~1000mgを使用します。年齢や症状によって、使用するカロナールの量は増減することがあります。このとき、カロナールを使用したら次の使用まで4~6時間の間隔を空けるようにします。
・カロナールで風邪症状を抑えるときは、大人へ1回につき300~500mgを使用します。年齢や症状によって、使用するカロナールの量は増減することがあります。風邪に用いる場合には、基本的に1日2回までの使用となります。
・それに加えてカロナールは、風邪の発熱時など頓服(とんぷく:症状が出た時に服用すること)で用いることがあります。一般的に、熱が38.5度以上のときに使用します。
・カロナールは他の熱や痛みを抑える薬と比較して、胃に負担をかけにくいといわれています。一般的に解熱鎮痛薬(げねつちんつうやく:熱を下げたり痛みを抑えたりする薬)は副作用として胃潰瘍を生じさせますが、カロナールにはそうした作用は少ないのです。しかし念のため、カロナールは空腹時を避けて使われることが多いです。
・カロナール錠には、割線(かっせん:錠剤の切れ目のこと)があります。また、カロナール錠は分割して飲むことができます。
・カロナールを粉砕することもできます。ただしカロナールには粉やシロップの商品があるため、錠剤が飲めない人にはカロナールの細粒(粉)やカロナールシロップ、カロナール坐剤などが使用されます。
カロナールの副作用
・非常に稀な例ですが、報告されているカロナールの主な副作用には、食欲不振・吐き気などがあります。
・また、カロナールの重大な副作用としては以下のようなものがあります。
・ライエル症候群やスティーブンズ・ジョンソン症候群
・カロナールの重篤な副作用では稀な例ですが、「ライエル症候群」や「スティーブンズ・ジョンソン症候群」という、いわゆる重症化した薬疹(薬による発疹)を生じることがあります。全身の皮膚が赤くなって、こするだけで皮膚が剥がれます。皮膚だけでなく唇や眼にも症状が発現するのが特徴です。
・急に症状が発現するケースと、ゆっくりと症状が重くなっていくケースがあります。早期に治療することが大切ですので、カロナールの服用後にこのような異常が見られたときは使用を中止して適切な処置を受けます。
・重大な肝機能の障害
・カロナールは、一度に大量に飲んだり長い期間飲み続けたりすると肝臓に障害を与えるとされています。
・カロナールは肝臓で代謝を受けて排泄されます。カロナールは不活性化されると、肝臓の細胞に毒となる物質に変化します。通常のカロナールの量であれば肝臓への障害は生じないとされていますが、長くカロナールを飲む人や一度に多くのカロナールを飲む人には注意が必要です。
カロナール(一般名:アセトアミノフェン)の投与禁忌
・カロナールには使用できない人(禁忌の人)がいます。まず、カロナールの成分に過敏症のある人は禁忌です。その他の禁忌には以下のような人がいます。
・消化性潰瘍のある人
・消化性潰瘍とは、胃潰瘍や十二指腸潰瘍のことです。胃や十二指腸の粘膜が深く傷ついた状態のことをいいます。
・カロナールは、痛みや発熱に関わるプロスタグランジンという物質の生成を抑制します。この働きによって、カロナールには痛みや発熱を抑える作用があります。
・その一方でプロスタグランジンには、胃の粘膜を保護する作用もあります。そのためカロナールによってプロスタグランジンの生成が抑制されると、胃が荒れてしまうことがあります。
・つまり、カロナールには「消化性潰瘍を悪化させる作用」があるため、カロナールは消化性潰瘍のある人に禁忌となります。
・アスピリン喘息の人や過去にアスピリン喘息の経験がある人
・アスピリン喘息とは、解熱鎮痛薬の使用後に起こる急激な喘息発作や鼻づまりのことです。
・ここでいう解熱鎮痛薬とは、アスピリンやロキソニン(一般名:ロキソプロフェン)などの成分のことです。アスピリン喘息は、アレルギー反応ではなく解熱鎮痛薬の痛みを抑える仕組みに関連して起こります。
・解熱鎮痛薬は、痛みや発熱に関わるプロスタグランジンという物質が作られるのを抑制します。アスピリンなどの解熱鎮痛薬は、プロスタグランジンの生成を抑制することで、痛みや発熱を抑えているのです。
・ただ、解熱鎮痛薬を服用することで、同時にロイコトリエンという物質が多く作られるようになる人がいます。このロイコトリエンによって起こる急激な喘息発作や鼻づまりが、アスピリン喘息です。
・つまり、解熱鎮痛薬を投与すると喘息発作や鼻づまりを生じさせる物質(ロイコトリエン)の量が多くなり、結果として喘息用症状が起こるというわけです。
・カロナールに含まれる解熱鎮痛の成分はアセトアミノフェンです。アセトアミノフェンは他の解熱鎮痛薬の成分と比べて、アスピリン喘息を引き起こす作用は弱いといわれています。
・しかし、過去や現在にアスピリン喘息を起こしている人にはリスクとなるため、このような人にはカロナールは禁忌です。
緩和ケア
私の母は膵臓癌で亡くなりました。行年66歳でした。見つかった時は癌は6cmであり、既に腹膜にも播種しており手遅れの状態でした。余命数年と予想されましたが、現実には4ヶ月であっという間に逝ってしまいました。現在、がんによる死亡が年間30万人を超えており、我が国の死因の第1位となっています。

緩和ケアの定義は、いろいろあるようですが、WHO(2002)によると
緩和ケアとは、生命を脅かす疾患による問題に直面している患者とその家族に対して、痛みやその他の身体的問題、心理社会的問題、スピリチュアルな問題を早期に発見し、的確なアセスメントと対処(治療・処置)を行うことによって、苦しみを予防し、和らげることで、QOLを改善するアプローチである。
最後の死ぬ間際まで、その人らしく生きるためには、身体的な苦痛がないということが最も重要なことです。癌の患者さんとのお付き合いは、2週間ぐらいのこともあれば、数年になることもあります。癌の患者さんが望む可能な限り快適な時間を過ごすための処方箋が「緩和ケア」です。
日本では、癌の痛みは我慢するものと思っています。

中毒になる
慢性的に痛みのある人が適切に、医療用麻薬を長期間使用し続けても、中毒(習慣性)になることはありません。疼痛下では、κ受容体が活性化され、耽溺性、耐性を生じないとされています。医師の指導の下で適切に使用した場合には、中毒になる頻度は0.2%以下と報告されています。

死期を早めてしまう
医療用麻薬でキチンと痛みを取ることによって、気力・体力が回復し、がんと向き合うことが出来、生活の質も向上して、最後まで自分らしさを保つことが出来ます。昔は最後の最後まで痛み止めを使っていなかったので麻薬を使うと最後という間違ったイメージが定着していますが、痛みはがんの経過のいずれの時期でも生じ得ます。がんの早期でもいたみの強さに応じて適応を判断して使用することで、決して死期を早めるというようなことはありません。麻薬の使用量と予後には相関はありません。

次第に効かなくなってくる
医療用麻薬の使用量が増えていくことがありますが、これは効かなくなっているのでははなくて,がんの進行に伴って痛みが増強したために、量が増えているためです。鎮痛のための医療用麻薬の十分量を適切に使用することが大切です。
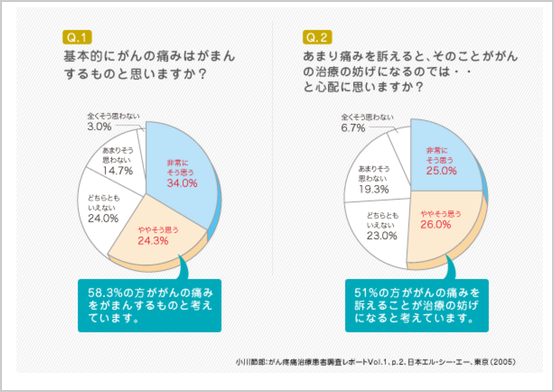
日本では、がんの痛みを持つ患者さんに対して緩和治療が行われているのは、わずか4割と報告されています。患者さんも医師に痛みを訴えていないのです。

痛みがあったら、がまんしないで遠慮なく医師や看護師さんに伝えましょう。

WHO方式がん疼痛治療法の基本は、医療用麻薬を十分量を適切に使用することです。軽度の痛みに対しては、NSAIDsまたはアセトアミノフェン、軽度〜中等度では、NSAIDsまたはアセトアミノフェンをベースにコデインなどオピオイド鎮痛薬を併用します。また、耐え難い高度な痛みに対しては、オキシコドンのようなオピオイド鎮痛薬を使用します。しかも、必ずしも第一段階から順番に導入するのではなく、NSAIDsまたはアセトアミノフェンなどをベースに、弱オピオイドは飛ばして、最初から痛みの程度に合った第三段階のオピオイドを使用することが大切です。(二段階除痛ラダー)

WHOの三段階除痛ラダー
1)非オピオイド
ロキソニン 屯用でもOK(ボルタレン坐剤もあり)副作用として、腎機能障害(浮腫んだり)消化管障害(胃痛、貧血)出血傾向などに注意ですが、余命1ヶ月です。痛みを取る方が大事でしょう。
アセトアミノフェン 食事が食べられなくても(空腹時)胃腸障害少ない。推奨されていますが、2000mg(〜4000mg)ぐらい使わないと効果ありません。大きくて飲みにくい。肝機能障害以外、使用制限はありません。
セレコックス 抗炎症作用も必要な場合はこちらを選択も
2)弱オピオイド
トラマール(トラマドール)神経障害性疼痛 常用量以上増やしても効果増強なし 値段が安価
リン酸コデイン 体内で代謝されて、モルヒネになってから効きます。副作用も便秘も嘔吐もせん妄も全部あるので、弱オピオイドとして投与する意味がわかりません。最初からオプソでいいでしょう。
ペンタジン 効かなくなってオピオイドに切り替える時に、一旦中止して、ペンタゾシンの効果を切らないと拮抗してオピオイドの量がごちゃごちゃになってしまいます。
副作用として、ひどい便秘が起こることがあります。腸管のオピオイド受容体にオピオイドが作用すると腸管の運動を強力に止めることで便秘になります。トラマール、トラムセット、ワントラムによる便秘は、普通の便秘薬では効きにくいということがあります。その時に有効なのが、スインプロイクです。スインプロイクは、腸管のオピオイド受容体だけに結合し、オピオイドが腸管のオピオイド受容体にくっつくのをブロックする薬です。しかもスインプロイクは脳の中には入っていかないので、脳、脊髄のオピオイド受容体には作用しません。スインプロイクはオピオイドを服用している患者さんの6割以上に効果を示します。残りの4割の患者さんは元々便秘のある方で、スインプロイクと他の便秘薬を併用します。弱オピオイドだから、便秘は軽いと考えがちですが、強オピオイド、モルヒネなどと同じように便秘で苦しむ患者さんが多いことは知っておかなければなりません。
3)オピオイド
オキシコドン系 オプソ2.5mgを30分おきに屯用で使用し、その1日総量を徐放剤に置き換えます。 便秘、嘔吐、眠気などの対応を
フェンタニル系 副作用が少ない
モルヒネ系 呼吸困難にはこれを
副作用対策
便秘については、カマグ、プルゼニド、漢方など。
嘔吐については、ノバミンを併用して、2週間ほどで中止。
せん妄について ジプレキサを(リスパダール セロクエル、テトラミドなど)
眠気については、メガシャキ、眠眠打破(カフェイン入りドリンク)で
医療用麻薬
現在日本で使える医療用麻薬は6種類あります。モルヒネ、オキシコドン、フェンタニル、ヒドロモルフォン、タペンタドール、メサドンです。これら医療用麻薬の特徴を解説します。まず、医療用麻薬を使うときの判断基準が5つあります。
1.内服できるかどうか
2.使用状況:オピオイドナイーブか、すでに使っているのか。
3.時期:治療中か、抗がん剤が終了した時か、終末期か。
4.症状:痛みの度合い、痛みの性状。
5.状態:腎機能障害、肝機能障害などの患者さんの身体状態、服用しやすさ
(1)モルヒネ
モルヒネは、芥子の実から取れるアヘンを原料に作られた、天然の医療用麻薬です。医療用麻薬の基本と言えると思います。他の多くの医療用麻薬は、このモルヒネを合成して作られています。モルヒネは、内服、座薬、注射薬と、投与経路のバリエーションが豊富です。呼吸困難の症状緩和にも効果があります。心不全などの非がん性疾患の呼吸困難の症状にも、使うことが可能です。モルヒネの代謝物であるM3G、M6Gは体内で活性を持ち、眠気や呼吸抑制を起こします。腎臓で代謝されるため、腎機能が低下すると、体内に蓄積され、眠気や呼吸抑制が問題となってきます。呼吸困難に効果のあるとエビデンスがある医療用麻薬は、現在モルヒネだけです。
一方、モルヒネ持続点滴は疼痛や呼吸困難の症状緩和のために行うものです。鎮静が目的ではありません。モルヒネ持続点滴の目的を正しく理解し、鎮静と区別しましょう。モルヒネが、がん性疼痛に使用する医療用麻薬であることが認められたのは、比較的最近の1980年代です。それまで、一般の人たちの間には、今でもモルヒネは麻薬で恐ろしい薬であるという誤解や偏見が残っています。また、鎮静も多くの方に誤解されています。それは「鎮静は命を縮める」というものですが、鎮静で命が縮まることはありません。
モルヒネ持続点滴を終末期に始めるときに、どのように説明するのがいいでしょうか。終末期にモルヒネ持続点滴を開始するときは、多くの場合、呼吸不全で、呼吸困難症状が悪化した時です。その場合、モルヒネを使用するとCO2ナルコーシスになり意識が低下する可能性が高いといえます。「患者さんは今、呼吸困難で苦しい状態です。この症状を取るためにモルヒネを使おうと思います。モルヒネと聞いて驚かれるかもしれません。モルヒネと聞いて、どんなイメージがありますか?」と聞いて、イメージを言ってもらいます。例えば、悪いイメージを持っていたとすると、「そうですよね、でも今はそんなことはありません。モルヒネは正しく使えば、命を縮めることや依存は起こりませんから安心してください。今、患者さんは呼吸不全の状態です。呼吸困難の症状が悪化し、浅く、早い呼吸になっています。モルヒネを使うと、深くゆっくりとした呼吸になり、呼吸が楽になります。しかし、モルヒネでゆっくりした呼吸になると、身体の中に二酸化炭素がたまります。CO2ナルコーシスとは脳の中に二酸化炭素がたまり、意識が低下しますが、患者さんは苦しくありません。最期まで会話ができずに、亡くなるリスクはあります。けれども、モルヒネを使わなければ、呼吸困難を取ることができず患者さんの苦しみを取ることができませんし、苦しみながら亡くなってしまう場合もあります。残念ながらモルヒネに代わる薬は今のところありません。CO2ナルコーシスにならないように、細心の注意を払いながら少しの量からモルヒネを使っていきます。いかがでしょうか。
(2)オキシコドン
一番使われている医療用麻薬です。内服の徐放製剤、速放製剤、さらに注射薬もあり、腎不全患者さんにも使えます。代謝物に活性はなく、腎不全患者さんにも使えるという点でモルヒネよりも優れています。μレセプターを介した副作用である、便秘、悪心・嘔吐、眠気はモルヒネとほぼ同じです。しかし、オキシコドンはCYP代謝なので、同じようにCYP代謝される薬物とは相互作用を起こし、血中濃度が上がるからです。抗真菌薬、抗生物質、抗がん剤でCYP代謝される薬物を使っている場合は注意が必要です。
(3)フェンタニル
人工的に合成された医療用麻薬です。貼付剤の剤型があるのは、このフェンタニルだけです。消化器系の副作用は少ないと言われています。フェンタニルはこの貼付剤という剤型が内服できない方にも使えることと、麻薬というイメージが少なく、患者さんからの抵抗が少ないので、たくさん使われているようですが、フェンタニルをファーストチョイスでは使うことはお勧めできません。第一選択薬は、速放製剤と徐放製剤の両方のある医療用麻薬を使いましょう。フェンタニル貼付剤は、素人が使うには難しい薬です。薬の量の調整が難しいのです。貼付剤は、吸収量に個人差が大きいですし、同じ個人であっても悪液質の状況になると吸収が悪くなって効かなくなります。また、皮膚吸収は、ゆっくりとしか血中濃度があげられず、鎮痛までに時間がかかります。フェンタニル貼付剤は、有効血中濃度に達するまで3日かかると言われています。よって、早急に疼痛緩和が必要な場合はにはフェンタニル貼付剤は適切ではありません。さらに、フェンタニルには速放製剤がないので、レスキュー対応ができません。レスキュー対応をする時には、ほかの系統の医療用麻薬を使う必要があります。フェンタニルには舌下錠(アブストラル)があり、これをレスキューとして使っている人もいますが、これは突出痛治療薬であり、基本的にはレスキューとして使ってはいけません。その理由は、しかも、モルヒネなど、フェンタニル以外の医療用麻薬は、呼吸抑制などが起こる血中濃度は、効果が出る時の血中濃度の10倍以上なのに対して、フェンタニルは、2倍くらいで呼吸抑制を起こし、安全域が狭いのです。ほかの医療用麻薬のように1時間あけたら使って良いという指示を出すと、容易に呼吸抑制を起こしてしまいます。したがって、フェンタニル舌下錠は、1日4回まで、しかも2時間以上開けて使うという厳しい縛りがあります。また、アブストラル舌下錠は、持続時間が1時間未満と短いので痛みが取れてもすぐにまた痛くなります。その時に他のレスキュー薬と同じように1時間開けたら使える薬ではありません。アブストラル舌下錠は、フェンタニルが主成分なので前述したように頻回に使うと血中濃度が上がり昏睡、呼吸抑制を起こします。
内服のできる患者さんには、内服のオピオイドを使うことが原則です。内服の場合、過量投与になり昏睡になったとしても、寝てしまって飲めなくなるので、よっぽど大量に服用しなければ血中濃度が下がってきて、薬の効果が切れます。しかし、張り薬だと過量投与になった場合、薬が皮下組織に滞留し徐々に吸収されるため、貼付剤を剥がしても血中濃度がすぐに下がらず、薬剤が体内から消えるまで3日もかかります。貼付剤は剥がせば大丈夫と思っていると危険です。また、動物実験では、フェンタニルには天井効果があると言われています。(教科書には、強オピオイドは天井効果がないと書かれていますが・・・)強い痛みの患者さんに、どんどん貼付剤を増量しても、天井効果のため、痛みが全く取れないといったケースがありました。その際には、モルヒネの注射剤にスイッチングすると、痛みが消失したという経験されます。フェンタニルは内服できなくて、痛みがさほどひどくなく、病状も落ち着いている人に使用することを推奨します。在宅医療では、貼付剤は一見便利に見えるので多用されるケースは多いようですが、しかし内服できる間は内服薬を使用して、内服できなくなったら皮下注射で疼痛コントロールすることをお勧めします。皮下注射は一度やってみると思っているほど難しい手技ではありません。皮下注射はとてもよく効きますので患者さんやご家族にも喜ばれます。是非、選択肢として考えてみて下さい。
アブストラル舌下錠の使い方
アブストラル舌下錠は、突出痛以外のレスキューに使用してはいけません。あくまでも持続痛がコントロールされている時の突出痛の治療薬です。突出痛とは、安静時の疼痛のコントロールができている患者さんに急に起こる痛みのことを指します。突出痛は3種類に分けられます。一つは薬の切れ目の痛みです。この痛みは定期的な徐放剤を服用する少し前に起こることが多いです。これには徐放剤を増量することで対応できます。2つめは体動に伴って起こる痛みです。骨転移でよく起こります。この痛みはだいたい予測できるので、動く前にレスキューを予め服用するということで対応します。3つ目は予測できない突発的な痛みで、発生が急で持続時間が短く10〜20分のうちに自然に収まってくることが特徴です。アブストラル舌下錠は、経口の速放剤に比べ効果発現時間が早く効果持続時間が短いのでこのような突出痛に効果的です。突出痛はどの医療用麻薬を使っている患者さんにもおきます。アブストラル舌下錠の使い方は難しいので、繰り返し書きますが、アブストラル舌下錠は、突出痛治療薬であり、基本的にはレスキューとして使ってはいけません。アブストラル舌下錠は、持続時間が1時間未満と短いので痛みが取れてもすぐにまた痛くなります。その時に他のレスキュー薬と同じように1時間開けたら使える薬ではありません。アブストラル舌下錠は、フェンタニルが主成分なので前述したように頻回に使うと血中濃度が上がり昏睡、呼吸抑制を起こします。モルヒネやヒドロモルフィンなどフェンタニル以外の医療用麻薬は、呼吸抑制などが起こる血中濃度は、効果が出る時の血中濃度の10倍以上なのに対して、フェンタニルは、2倍くらいで呼吸抑制を起こし、安全域が狭いのです。ほかの医療用麻薬のように1時間あけたら使って良いという指示を出すと、容易に呼吸抑制を起こしてしまいます。したがって、フェンタニル舌下錠は、1日4回まで、しかも2時間以上開けて使うという厳しい縛りがあります。
(4)ヒドロモルフォン(第一選択薬)
ヒドロモルフォンも、モルヒネから作られた合成麻薬です。日本では一番新しい医療用麻薬です。モルヒネ、オキシコドンと同じく、内服の徐放製剤、速放製剤、注射薬もあります。モルヒネと同じくグルクロン酸抱合で代謝されますので、CYP代謝に影響されません。薬物代謝の影響を受けにくく、モルヒネのように代謝物に活性はありませんので、腎不全の患者さんにも使用可能です。エビデンスはありませんが、モルヒネと同様に呼吸困難の症状緩和にも効果があるようです。また、速放製剤は錠剤なのはヒドロモルフォンだけです。この錠剤は味がなく、口の中で溶けるので大変使いやすい。ヒドロモルフォンの徐放製剤は1日1回服用で、服薬コンプライアンスに優れています。
ヒドロモルフォンを医療用麻薬の第一選択薬にしているメリットを挙げます。
(1)CYP代謝の影響を受けない。チトクロームP450、いわゆるCYPによる薬物相互作用がないため、他の薬物と併用しても安全だからです。ヒドロモルフォンは肝臓でグルクロン酸抱合されるため、CYPによる薬物相互作用の可能性が低いのです。一方、オキシコドンやフェンタニルはCYP代謝の影響を受けます。
(2)代謝物に活性がない。ヒドロモルフォンの代謝物に活性がないため、体内に蓄積し、眠気、意識障害、場合によっては昏睡が起こらず安全だからです。モルヒネも同様にグルクロン酸抱合されますが、その代謝物であるM3G、M6Gは腎臓から排泄されます。腎障害時には代謝物が体内に蓄積し、眠気、意識障害、場合によっては昏睡を起こします。したがって、腎障害時には、モルヒネよりもヒドロモルフォンの方が使いやすいのです。
(3)飲みやすい。ヒドロモルフォンの速放製剤が錠剤であり、しかも味がない点です。モルヒネ速放製剤は液剤、オキシコドン速放製剤は粉末、ヒドロモルフォンの速放製剤は錠剤です。実は、オプソ、オキノームは苦みが口に残るのです。また徐放製剤もヒドロモルフォンは1回/日で良い製剤ですが、モルヒネ、オキシコドンは2回/日飲まなければいけません。
(4)呼吸困難に効果がある。ヒドロモルフォンはモルヒネと同程度に呼吸困難の症状緩和に効果があるからです。モルヒネには呼吸困難症状にも効果あるというエビデンスがあり、臨床でも効果があることは実感できます。それに比べ、フェンタニルはほとんど呼吸困難症状には効果がなく、オキシコドンも弱いと感じます。
実際のヒドロモルフィンの使い方の一例を提示してみましょう。
症例 60代男性、すい臓がん
数日前より心窩部痛が起こり、外来受診。ベースになる消炎鎮痛薬のカロナール500㎎錠を4錠 食後3回、寝る前1回の分4で処方。数日後には痛みが軽減。それから2か月後、同じところの痛みが増し、夜中に起きることが多くなりました。まずは、患者さんが痛いときに医療用麻薬の速放製剤を使います。一日に何回速放製剤を使ったかをみて、その量から徐放製剤の量を決めることが1つのセオリーです。これをタイトレーションといいます。このタイトレーションは、同じ系統のオピオイドで行うほうがやりやすいのです。さらに、速放製剤、徐放製剤、注射剤の3パターンあると、さらにタイトレーションがしやすいです。カロナール錠®に加え、ヒドロモルフォンの速放製剤であるナルラピド®1㎎錠を頓服で処方。疼痛時、1時間以上あけて再度使用可と指示します。一般的に速放製剤は、内服すると30分ほどで効き始め1時間程度で効果を発揮し3〜4時間で効果は切れます。嘔気時、便秘時の頓服も同時に処方。2日後「薬は効きましたが、4時間くらいで切れるので、4回使用。1㎎錠を1日に4回使ったということは、この患者さんの疼痛緩和には1日に4㎎必要、私は1回で1日効く、ヒドロモルフォンの徐放製剤であるナルサス®2㎎錠を、1日2錠、19時に定期内服。ナルラピド®1㎎錠はそれまでと変わらず、痛い時に頓服で服用。(タイトレーション)便秘への対策として、スインプロイク錠1錠朝食後に定期内服。7日後に来院した時、患者さんは「痛みは殆どありません。ナルラピドも1日1回か2回程度の使用です。夜も良く寝られています。便も2日に1回は出ていて快調です。
(5)タペンタドール
消化器症状の副作用が少ない医療用麻薬だと言われています。モルヒネ、ヒドロモルフォンと同様、グルクロン酸抱合で代謝されるので、薬剤相互作用は少ないと言えます。この薬剤の最大の特徴は、SNRI様作用があるということです。つまり、神経障害性疼痛に効果があるのです。しかし、即放製剤・注射剤が無いことは、大きなデメリットです。また、剤型が大きく、やや飲みにくいようです。さらに25mg錠・50㎎錠・100㎎錠がありますが、全て大きさが同じなので、間違えないように注意が必要です。タペンタドールは、神経障害性疼痛がある抗がん治療中の患者さんに使いましょう。
(6)メサドン
内服できる患者さんで、難治性疼痛のケースに使います。メサドンは、どうしても取り切れない難治性のがん性疼痛には大変効果がある場合があります。しかし、他の医療用麻薬にはない副作用があるため、
神経を巻き込んだ痛み リリカなど
電気が走るような痛み ガバペンなど
骨の痛み、息苦しい しんどい ステロイドなど
しびれ 抗うつ薬など
ホットパック 入浴サービス リハビリ、マッサージ(関節、筋肉を動かす)音楽療法、ペットなど考えられる緩和ケアを施しましょう。
「痛み」は人によって感じ方や程度が異なり、主観的な感覚ですから「どのくらい痛いか」を客観的に評価することができません。そのため、「評価スケール」という痛みの強さを測る“ものさし”のようなものが使われています。
視覚的評価スケール(VAS:Visual Analog Scale)

「0」を「痛みはない」状態、「100」を「これ以上の痛みはないくらい痛い(これまで経験した一番強い痛み)」状態として、現在の痛みが10cmの直線上のどの位置にあるかを指で示す方法です。
数値評価スケール(NRS:Numerical Rating Scale)
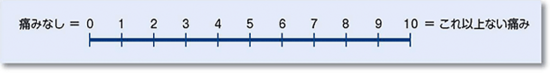
VASと似た方法として、痛みを「0:痛みなし」から「10:これ以上ない痛み(これまで経験した一番強い痛み)」までの11段階に分け、痛みの程度を数字で選択する方法です。国際的に痛みの評価ツールとして合意されているスケールです。
表情評価スケール:FRS(Face Rating Scale)
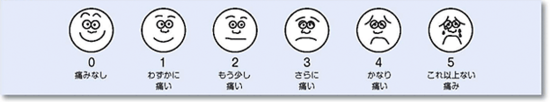
痛みの程度を、笑っている顔から泣いている顔の6段階の表情で表わし、現在感じている痛みがどの表情に近いかを選択する方法です。
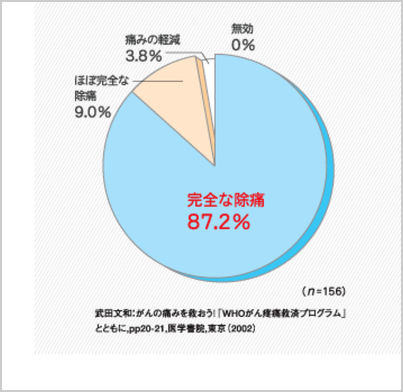
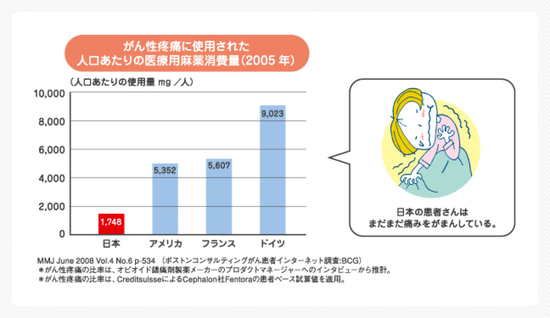
日本でもWHO方式がん疼痛治療法で、90%以上のがん患者さんの痛みが消え(完全な除痛+ほぼ完全な除痛)、残りの患者さんの痛みも軽くできたという結果が出ています。
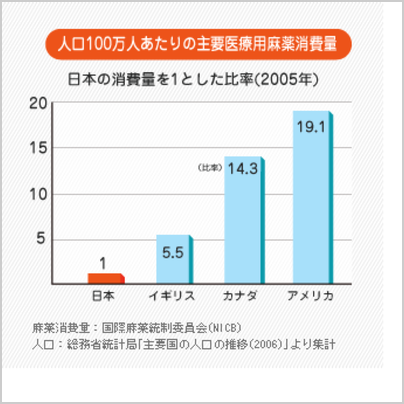
日本での「がんの痛み治療」は、まだ始まったばかりです。がん性疼痛に使われた医療用麻薬の消費量をみても、日本人のがん患者さんが、いかに痛みをがまんしているのかがうかがえます。。
アルコールに対して強い人、弱い人がいるように、鎮痛のための医療用麻薬の十分量にも個人差があります。 痛みが消えるまで、医療用麻薬の量を増やしていきます。 たとえ医療用麻薬の量が増えたとしても、それによって中毒を起こしたりすることはありません。痛みが消えるその量が、その方の十分量なのです。これは「WHO方式がん疼痛治療法」の最も大切なことの一つです。
とは言っても・・・
病気の症状の中でも「痛み」は、昔から医療の原点であり、実際の臨床では、がんの疼痛に限らず、痛みに苦しみながら、病院を渡り歩いている患者さんも多いのが現状です。腰痛にしても80%は原因不明です。慢性疼痛が緩和されるかどうかは、患者さんの痛みの歴史を拝聴し(診断の曖昧さや医療に対する不満、不信が多い)病態を十分に説明し、治療に限界があることを念頭に置いて、治療のゴールを痛みの消失ではなく、日常生活の目標(旅行に行ける、散歩が出来る)などに置き換えていくことが大事です。



終末期で、がんの患者さんが在宅に帰ってきた時、痛みについては「夜、寝られていますか?」と聞いてみましょう。夜に痛みで目が覚めると言った症状がある場合は、すぐにオピオイドの増量して、十分に睡眠がとれるようにしてあげることが大切です。次の段階で、昼には安静にしていたら痛みがない状態まではなんとかもっていけるようにします。理想的には、動いても痛くないと言うレベルですが、内臓痛が主体の場合は、なんとかなりますが、骨転移やそけい部や頚部などで神経を巻き込んでいる場合は、痛みを完全に取ることは難しい、少し痛みは残りますなど、説明しておく方がいいでしょう。
痛みとは?
「体の組織の損傷、あるいは潜在的な組織損傷に関連した不快な感覚的、精神的な状動的な体験」とされている。痛みの伝達の認知は、通常、末梢神経→脊髄→視床下部→大脳へと伝達される。最終的には頭で認知されているので、その時の様々な環境、心理、肉体の状況により、同じ様な強さの刺激が違った強さの痛みとして感じられる。同じ程度の交通事故を起こして頸椎捻挫をしたとしても、自損とおかまを掘られた場合では、痛みの強さは違うのが人間です。さらに、相手のでかた次第で、痛みは強くなったり、弱くなったりするものなのです。痛みの感じやすさ(疼痛閾値)として痛みが強くなる因子として、不眠、疲労、不安、恐怖、怒り、抑うつ、孤独感などがあり、痛みを弱める因子として、熟眠、会話、気晴らし、楽しさ、安らぎなどがあると考えられています。
トータルペイン(全人的痛み)
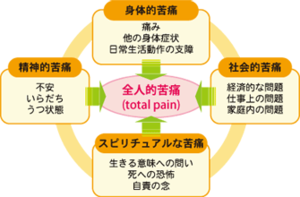
患者さんから 「私のこの痛みは誰も分かってくれない」 という言葉をよく耳にしますが、これは痛みの複雑さを端的に表しています。患者さんが 「痛い」 と訴えたら、身体的苦痛への対処だけでは解決しないことが多く、本当にそんなに痛いの?と思いがちですが、 その原因はともかくとして、その個人の情動体験としての痛みをそのまま受け止めることから、適切な痛みへの対処が始まることを認識すべきなのです。痛みは、症状のひとつと言うだけでなく、痛みそのものを疾患としてとらえて治療を始めなければいけません。
痛みの種類
臨床的に痛みを分類すると、外傷や手術などによって生じる「侵害受容性疼痛」神経自体が何らかの障害を受けて生じる「神経障害性疼痛」特別に組織の障害はなく、いわゆる精神的に生じる「心因性疼痛」の3つに分けられます。これらの痛みは、単純に分けられるものではありません。それぞれが混在して存在します。「転倒して膝が打った」「包丁で指を切った」「夕食を食べてお腹が痛くなった」「介護疲れで頭が痛い」と言われたとき、どの痛みが主たるものかを想像しなくてはなりません。
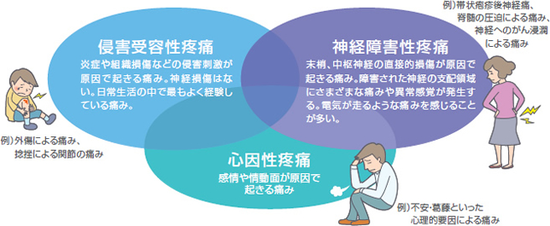
また、体性痛(表面痛と深部痛)、内蔵痛、関連痛、心因痛に分けられますが、この内、心因痛以外の痛みが、侵害受容体性疼痛になります。
もうひとつの分け方としては、急性痛、慢性痛などという分け方もあります。実際の臨床の現場では、慢性疼痛といわれ、疼痛のコントロールに難渋する患者さんがいます。初期段階では、それぞれの疼痛が独立して存在していても、痛みを放置しておくと、痛みの悪循環で重複して発生したり、長期にわたって持続するようになってしまいます。「慢性疼痛」の定義は、通常治癒するに必要な期間を超えて痛みが続くような場合で、概ね3ヶ月以上続くことが目安です。
慢性疼痛(まんせいとうつう)
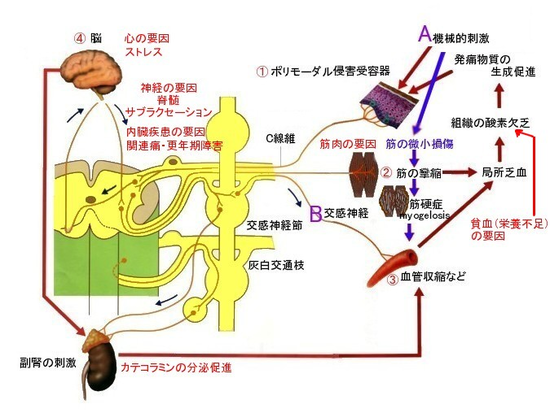
最初の急性疼痛として、通常の痛みである侵害受容性疼痛により、大脳皮質で「痛み」として認識されると同時に、交感神経系も刺激され、アドレナリンが分泌される。また、脊髄反射によって運動神経が刺激されて、筋攣縮が生じ、血管が収縮して痛みを感じる領域が虚血を招き、炎症が誘発され、生体内に存在するブラジキニンやカリウムなど様々な発痛物質や発痛補助物質が生成される。このような痛みの悪循環が完成されてしまうと、痛みの発生・維持のメカニズムが複雑に絡み合って、元来の疼痛の原因が消滅しても痛みがとれず、難治性の慢性疼痛に進行していくことは稀ではなく、できるだけ早期に疼痛治療を始めることが非常に大切になります。
疼痛緩和の目標
もっとも大切なのは、患者さんが痛みを受け入れて安心して過ごせるということです。慢性疼痛を治療するときに最も重要なのは、ゴール設定です。長期にわたり、疼痛が持続している人の痛みをゼロにすることは簡単ではありません。薬を徐々に増量し、副作用と相談しながら、落としどころを模索する症例もあることは事実です。まずは、寝られること、30%減 → 半減で外出、家事など痛みをあるけれど日常生活が改善できるようになる。ここを目指すようにしましょう。
侵害受容体性疼痛(いわゆる普通の痛み)
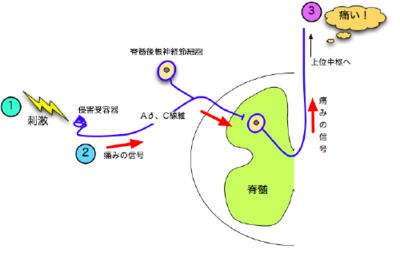
体の組織に害を及ぼすような強い刺激が、侵害受容器に加わると、Aδ線維(最初に感じるズキンとくる痛み:歯を治療中の痛み、弁慶の向こう脛を打った時など)C線維(後からくるじわーとくる痛み:歯の治療が終わってしばらくしてからの痛み、向こう脛を打った後に、ズキズキと残る痛みなど)を経て、脊髄後角に分布する神経細胞に信号が伝えられる。その後、介在ニューロンを経由、あるいは直接、上位中枢へ信号は伝達され、大脳皮質で「痛み」として認識される。
Aδ線維は、有髄神経で、非常に早く痛みを大脳皮質の感覚野(体性)に運んでいく。NSAIDsがよく効く。
C線維は、無髄神経で、ゆっくりと痛みを大脳辺縁系(情動)に運んでいく。オピオイドがよく効く。
侵害刺激による痛みの例
◎捻挫した関節、やけど、切り傷が腫れて熱をもって痛む:傷害された組織で炎症が起こり、痛みをおこす化学質 (発痛物質)が出て、侵害刺激となる。また腫れが神経 を機械的に刺激する。
◎虫歯であごまで腫れて痛む:感染に伴う炎症反応、腫れによる物理的刺激
◎おなかの痛み:強い消化管の収縮や拡張:機械的刺激、虚血に伴う発痛物質など腹膜への炎症波及
◎頭痛:偏頭痛でずきんずきんと痛む
◎髄膜炎での痛み:髄膜への炎症 髄膜炎での痛み などなど
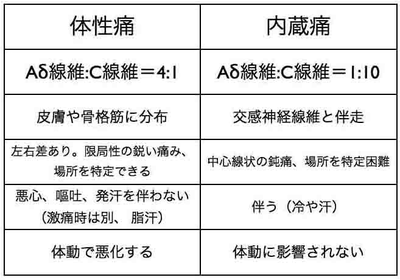
七転八倒している患者さんとじっと蹲っている患者さん、どちらが重症でしょうか?痛みの程度で、判断するのは危険な事もあります。体性痛は、Aδ線維で伝わる強い痛みで、右下腹部とか、左側背部とか場所がはっきり限局していて、動くと痛いので患者さんはじっとしています。内蔵痛は、だいたい体の真ん中あたりで、痛みの局在がはっきりせず、吐いたり、冷や汗をかいたり、患者さんは体の置き場がなくてあっち向いたり、こっち向いたりしています。炎症が腹膜に及ぶと体性痛に変わる事もあります。
通常は、アラキドン酸カスケード系の活性化によってシクロオキシゲナーゼを介して産生されるプロスタグランジンなどの物質が痛みの発生に関与しているため、NSAIDsやアセトアミノフェンが第一選択である。効果が乏しい場合は、オピオイド(脊髄後角に作用し、疼痛伝導を抑制する)も選択肢のひとつである。
関連痛
関連痛とは、ある部位の痛みを異なる部位の痛みと脳が勘違いをしています。内蔵痛(C線維)が後根に入ると、同じレベルに入ってくる体性痛(Aδ線維)と勘違いして、そのレベルの皮膚の痛みとして感じてしまうわけです。
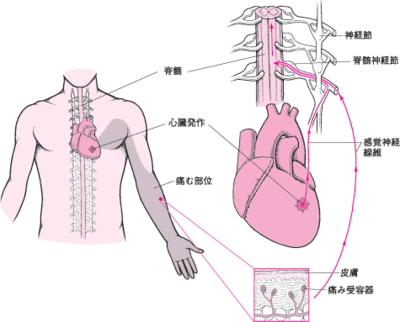
例えば、虫垂から入る内蔵痛は同じ高さの皮膚からのAδ線維に投射して、臍のあたりが痛いと感じます。腹腔内の臓器は、腹腔神経節に入って、投射されるところは、せいぜいT5ぐらいまで(肩甲骨の下縁)です。胆嚢炎で有名なのはボアス点(T10レベルの右3cmぐらい)へ投射されます。心臓は、迷走神経と交感神経によって支配されています。この中で、痛覚を伝える知覚線維は交感神経に含まれており、T1~T4の脊髄の後根を通ります。この高さの脊髄の後角に入ってくる皮膚の痛みと取り違えて脳へ伝えてしまいます。また、心臓の心膜には、左右の横隔神経が付着していおり、心筋の炎症が心膜にまで及ぶと、心膜に付着している横隔神経の知覚線維を刺激し、神経発生学的に、横隔膜の刺激は、C2C3の脊髄後角へと伝えられ、両肩の皮膚の痛みとして感じます。つまり、心臓に障害が起きるとC2C3、T1~T4が支配している皮膚領域に関連痛が生じる可能性があります。具体的には、肩の周囲、腕内側から上肢にかけての領域である。心臓の関連痛が左に優位なのは、心臓の左室にて心筋梗塞がおこっているからと考えられています。
神経障害性疼痛(しびれ)
神経組織そのものが傷害された時の起こる痛みです。末梢神経性疼痛(神経根、神経叢、末消神経)と中枢神経性疼痛(脊髄や脳幹、視床、大脳皮質など)があります。その発生には、下行性疼痛抑制系の異常や侵害受容伝達の亢進などの機序が考えれています。しびれが切れた時に似た何とも言いようのない電気の走るようなシビレ痛みなど、様々な表現がなされる(灼熱痛、電撃痛、痛覚過敏、アロディニアなど)痛みの感じる場所は、傷害されている場所から離れたところになることも多い。
神経障害性疼痛の例
◎三叉神経痛
◎肺尖部の肺癌が腕神経叢へ浸潤したときの上肢や肩の痛み
◎腰椎椎間板ヘルニアでの下肢の痛み
◎骨盤内の腫瘍が坐骨神経叢へ浸潤したときの下肢の痛み
◎帯状疱疹後疼痛
◎脊髄損傷後の痛み
◎脳卒中後疼痛
◎がんによる神経障害性疼痛
がんによるものは大きくは3つパターンです。ひとつは、肺がんによるパンコースト腫瘍でリンパ節転移で腕神経叢への浸潤で上腕が腫れて痛みがある場合、ふたつめは、肺がんの胸膜播種で肋間神経に浸潤して胸が刺されるように痛い場合、みっつめは、骨盤内に転移して腰仙部神経叢への浸潤して坐骨神経の痛みがある場合ですです。その他としては、脊髄圧迫症候群などもあります。がん全体の15〜20%に認められ、体性痛や内臓痛と異なり、NSAIDsやアセトアミノフェンは無効で、オピオイドなどの鎮痛薬でも十分なコントロールが得られないことも多く、様々に鎮痛補助薬(抗うつ薬や抗てんかん薬)やが併用されます。
採血による神経障害性疼痛
ほとんどの看護師さんが肘のやや内側にある一番太い静脈(尺側正中皮静脈)から採血しますが、その下には正中神経(上腕動脈のすぐ内側)が走っており、また内側前腕皮神経(交差している)を傷つける可能性があります。患者さんへの負担や事故のリスクを極力避けるということを考えれば、できれば外側の細い静脈からの採血をお勧めします。橈骨皮静脈は、深部に動脈がありませんし、近くに神経もあまりなく、また外側のほうが痛みを感じにくい(上半身は背面より前面、下半身は前面より後面、一般的に皮膚の柔らかい部分は敏感)とされています。
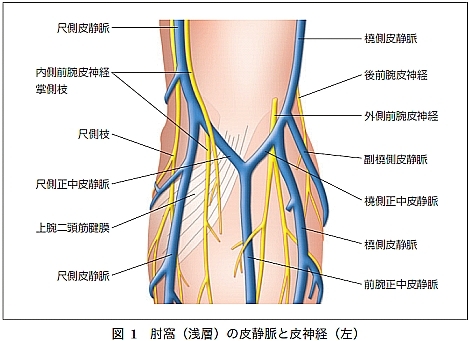
採血による神経障害性疼痛の症状は、採血時にひびくような痛みを感じ、針を刺した局部は、腫れたり内出血したりしていないのに、前腕に広かって行くような焼ける様な感覚鈍麻なしびれの様な痛みで(感覚障害あり)NSAIDsを処方しても効果ない場合に強く疑います。トリプタノール(テグレトール)などの処方でよくなる場合もあります。5000〜3万回の採血に1回起こると言われています。医療訴訟になることもあり、気をつけるにこしたことはありません。
アロディニア
アロディニア症は、異痛症とも呼ばる症状で、わずかな刺激が激痛に認識される感覚異常を指します。その痛みは神経の痛みではなく、脳が勝手に痛みを感じて起こす症状だと言われています。健常者では、痛みを認識した場合、脳はセロトニン等を出して痛みを抑えるという働きをしますが、アロディニア症の人の場合は、セロトニン等の痛みを抑える物質の量が減り、少しの刺激が激痛に感じてしまうようです。
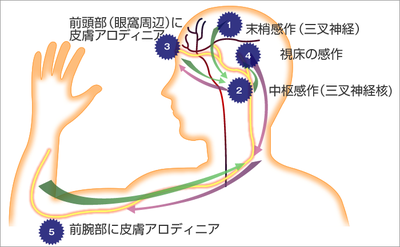
アロディニア症は、男性よりも女性に多い症状のようです。帯状疱疹後疼痛、片頭痛などの痛みのメカニズムとして注目されています。片頭痛は、血管の拡張と炎症が脳幹部の三叉神経に伝わることで起こる頭痛といわれています。片頭痛患者が示す症状の中には、顔に風が当たると痛い、メガネやイヤリングが不快、くしやブラシが痛くて使えないといったものがありますが、これらは頭部アロディニアと呼ばれています。さらに脳が過敏になると、頭部だけではなく、手足のしびれや腕時計、ベルトが不快になることもあり、これらは頭蓋外アロディニアに分類されます。また、帯状疱疹後疼痛で悩む人は、衣服が体に擦れるだけで電気が走ったような激しい痛みを感じて、服も着れず、裸でいる人もいます。
鎮痛補助薬
抗けいれん薬
電撃痛など発作性の痛みに効果的である。作用機序としては、興奮性神経の前シナプスに存在するCaチャンネルの遮断作用(リリカ、ガバペン)や損傷神経や脊髄後根神経節に過剰発現し、異常発火の原因となるNaチャンネルの遮断作用(テグレトール)過剰な神経興奮を抑制するGABA系賦活作用(デパケン、リボトリール)などがある。
抗うつ薬
三環系抗うつ薬(トリプタノール)は中枢神経系におけるセロトニン・ノルアドレナリン再取り込みを阻害し、下行性抑制系の賦活化することにより効果を発揮する。灼熱痛のような持続性の痛みに効果的である。鎮痛効果は1週間でみられ、抗コリン作用による副作用に注意が必要である。
局所麻酔薬/抗不整脈薬
Naチャンネル遮断作用により効果を発揮する。リドカインは内服困難時にも使用でき、他の鎮痛補助薬と異なり眠気の副作用はない利点はあるが、用量依存的に局所麻酔中毒(めまい、興奮、意識消失、けいれん、呼吸停止など)が、全身状態が悪化したがん患者では少量でも生じるので注意が必要です。
NMDA受容体拮抗薬
グルタミン酸受容体のサブタイプのひとつで、その活性化が、疼痛の促進、増幅に関与している。ケタミンは、NMDA受容体拮抗作用により、鎮痛効果を増幅する。内服困難時にも使用可能な鎮痛補助薬である。
非薬物療法
神経ブロック(硬膜外ブロック等)が著効する症例もある。結果として鎮痛薬の減量が可能になり、その副作用も軽減される。その他、ボツリヌス毒素によるもの、トリガーポイント注射、局所静注療法、関節内注射、鍼灸などがある。また、低侵襲治療法として、脊髄電気刺激療法や胸腔鏡下交感神経遮断術などが行われている。
嘔気、嘔吐の治療
嘔気・嘔吐は、外来通院中のがん患者さんの約2割が経験すると言われています。嘔吐は、延髄にある嘔吐中枢が刺激されて起こる。そして、その刺激は、前庭器、大脳、消化管、CTZの4つからの刺激です。この4つのどこの刺激で嘔吐が起こっているのかを知ることで、使う薬が違ってきます。

前庭器は、耳の奥の内耳にあります。乗り物酔いの嘔気・嘔吐はこの前庭器によるものです。脳腫瘍などにより、脳が圧迫されて、吐き気が起こります。これは、大脳からの刺激によって起こる嘔吐です。また、ストレスからくる嘔吐も大脳の刺激です。例えば、抗がん剤と考えただけでも吐き気がするとか、会社に行きたくないと思っている人が、会社の前に行くと吐き気がするという例もあります。食道から肛門までの消化管の刺激が、嘔吐中枢に伝えられて起きる嘔気・嘔吐もあります。この他にも、便秘、消化性潰瘍、胆のう結石や尿路結石などでも起こります。CTZ:Chemorecepter Trigger Zoneの略で、化学物質による刺激のことです。例えば、抗がん剤や医療用麻薬による嘔気・嘔吐が代表的なものです。高カルシウム血症などの電解質異常、尿毒症などの代謝異常なども、直接CTZを刺激して嘔気を生じます。そして、こういった情報を伝えるのは、ドパミン、ヒスタミン、アセチルコリン、セロトニンといった情報伝達物質が担います。脳転移による吐き気は、大脳の脳圧亢進による吐き気です。その場合、脳腫瘍の治療をすることが、根本原因を取り除くことになります。制吐剤としては、ステロイドが有効です。便秘が原因の吐き気は、消化管の刺激による吐き気です。この場合、制吐剤としては、プリンペランが有効です。CTZの刺激で起こる嘔気・嘔吐は薬剤で起こりますが、その代表的なものが医療用麻薬です。これに対しては、ドパミン受容体拮抗薬を使います。ドパミン受容体拮抗薬には、ノバミンという薬があります。医療用麻薬を初めて導入する際、嘔気予防のために、全員にノバミンを処方しています。皮下注射で医療用麻薬を投与するときは、セレネースを使います。ドパミン受容体拮抗薬を長期間使うと、手が震えたり、舌が震える、錐体外路症状という副作用が高い確率で起こります。ちなみに、嘔気・嘔吐を起こしやすい患者さんは、比較的若い女性で、非喫煙者です。また、錐体外路症状の中には、アカシジアという、イライラして、じっとしていれないという症状が1日中続くものがあります。これは、患者さんにとっては、非常につらい症状です。原因になっている薬剤をやめるとすぐに良くなります。ドパミン受容体拮抗薬を投与する際には、アカシジアに注意してください。動くと気持ちが悪くなったり、めまいを伴うような嘔気では、耳の奥の内耳にある前庭器の刺激が疑われます。この場合、原因を取り除くことは難しいのですが、このようなときの制吐剤は、抗ヒスタミン剤が有効なことがあります。
吐き気は患者の服用意欲を削ぐ最も一般的な副作用である。一般的な制吐薬(メトクロプラミドやドンペリドン)を予防的に併用してもよいが,制吐効果が不十分であることが多いので,それが無効の場合直ちに,あるいは最初から制吐作用のある非定型抗精神病薬(プロクロルペラジン,ハロペリドール,オランザピン)を病名記載に配慮しつつ併用する。メトクロプラミドと非定型抗精神病薬の併用はパーキンソン兆候をきたしやすいので避ける。(Dr.Tosh)
 。
。
呼吸困難
呼吸困難は、がん末期の患者の50〜70%に起こるよく見られる症状です。トイレに行くだけで、ベットから起き上がるだけで息切れがします。モルヒネは、頻回の浅い呼吸を深いゆっくりとした呼吸にして、息が楽になると考えられています。呼吸困難の初期は、動いた時に息切れがする体動時呼吸困難です。この時期は、じっとしていると呼吸困難はありません。体動時の息切れに対しては速放性の「オプソ」という液剤の製剤を使います。オプソを飲んで30分〜1時間で効果が出始め、3〜4時間で効果が切れます。お風呂に入る、出かける時、家事をする30分ぐらい前にオプソを飲んでおくと効果的です。症状が進んで、じっとしていても呼吸困難を自覚するようになった時期では、徐放製剤の「MSコンチン』を使います。1日2回、決められた時間に内服します。(朝8時と晩8時)これで安静時も呼吸困難が和ら義ます。しかし、さらに進行して、息苦しくて薬を飲むのも大変だという患者さんについては、モルヒネの持続皮下注射(皮下注射用シリンジポンプ)を行うことが多いです。
薬が内服できなくなったら、皮下投与が最適です。終末期には、痛みや呼吸困難、せん妄などの精神症状が悪化してきます。これらの症状をしっかり緩和することが、在宅ケアの継続には必須です。医療用麻薬のフェンタニルパッチを使う方も多いようですが、効果は限られているうえに、用量調節が難しく、レスキューがありません。呼吸抑制の危険性もあります。また、呼吸困難の症状緩和には、フェンタニルは効きません。結局、十分な症状緩和ができずに、患者さんが苦しみながら最期を迎えなければならなかったり、救急車で病院に運ばれて、病院で最期を迎えなければいけなくなりがちです。皮下投与は、在宅ケア中の患者さんの症状緩和にとても有用です。皮下投与の方法については、皮下点滴と、持続皮下注射の2種類があります。皮下点滴はプラスチック留置針を用いて皮膚に穿刺し、輸液します。投与量は個人差がありますが、20~100ml/時で吸収が可能です。通常は500ml/日、最大1500ml/ 日くらいまで投与できます。一方、持続皮下注射には、電動シリンジポンプ、ディスポーザルポンプを使います。色々種類があります。ここでは、ディスポーザルポンプであるク―ディック・シリンジェクターを使っています。
医療用麻薬の注射薬を持続皮下注で使えば、量の調節ができ、患者さん・ご家族がPCAのボタンを押すことで、レスキューが可能です。疼痛の緩和にはモルヒネ、ヒドロもルフォン、オキシコドンが有効です。モルヒネを持続皮下注射で使えば、呼吸困難の症状にも対応できます。終末期には、せん妄を起したり、不眠に悩む患者さんも多いと思います。コントミン、セレネースといった抗精神病薬、サイレース、ミタゾラムといったベンゾジアゼピン系の安定剤も、皮下投与ができます。2~3種類の薬剤を混注することもできます。夜間は皮下点滴を用い、夜間だけ寝て、昼間は会話ができる間欠的鎮静が可能です。皮下注射により、24時間の持続的鎮静に持っていくことができます。(フェノバルビタールは混注ができず、水にも溶解しないので、原液で使用)
全身倦怠感
終末期の倦怠感に対して、ステロイドはとても効果的な薬剤です。ステロイドが有効な「時期」は、患者さんの余命が、2~3カ月くらいになった頃です。一方、余命が短い週単位以内になると、効果は得られないばかりか、むしろ、不眠・せん妄や体液貯留などの有害事象が生じてくるので、ステロイドは減量、中止が望ましいと思います。また、余命が3ヶ月以上の長い時期に使い始めると、効果も少ないばかりか、結果として長い期間ステロイドを使うことになるので副作用が出てくることがあります。余命が3ヶ月以上の長い時期の倦怠感には、ステロイドではなくエドルミズを使う方が効果的です。ただし、エドルミズは限られたがんにしか使えませんので注意が必要です。また、ステロイドを選択する前に、貧血、感染、脱水、電解質異常など、倦怠感の原因が別にないかも調べておく必要があります。
一般的に余命2~3カ月の時期は、がんの進行速度が速くなり、抗がん剤治療が難しくなり、中止する時期です。倦怠感の訴えも、「動くのが億劫になった」「最近疲れやすい」「動くとだるいので、休みがちになる」などの比較的軽い訴えから「だるいので、横になっている時間が増えた」「横になってもしんどさは変わらない」「少し動くだけで身体中が気怠い」などの訴えに変わってくることが多いです。こういった時が余命2~3カ月だと考えてください。この余命2~3カ月の頃にステロイドを使うとがん終末期の一時的倦怠感にはとても効果があります。使用するステロイドは、コルチコステロイドです。商品名はリンデロン®、デカドロン®です。倦怠感の緩和にコルチコステロイドを使う場合の量は、経験的に4~8㎎/日、朝に内服処方します。(ステロイドは夕方以降には使用しない、夜寝られなくなることがある)1~2週間で効果判定をし、効果があるなら2~4㎎/日で継続します。効果がないなら速やかに中止します。
問題になってくるのは、2か月以上の長期投与になった時です。もし、早い時期からステロイドを使用して、2か月以上経過した時には、日和見感染防止のため、バクタを半錠~1錠/日の予防投与を行います。患者さんの腎機能が悪い場合は、薬剤師と相談してバクタ®の量を減らします。また、口腔内カンジダ症も発症しやすいので、必ず口腔内の診察と、患者さんに最近舌がピリピリしていないかなどの問診が必要です。もし口腔内カンジダ症になっていた場合の治療法としては、うがい薬、軟膏などの抗真菌薬を使用します。薬を使用することで、ほとんどの場合、早期に症状が軽快します。ステロイドを長期に服用すると、胃粘膜障害を起こしやすくなります。Nsaidsが併用されていると、特に起こしやすいので、PPIなどの胃薬は忘れずに処方しておきましょう。
一方、余命が1カ月を切る頃になると、患者さんの倦怠感の訴えは「だるくて、一日のほとんど横になっている」「横になっていても身の置き所が無い」といった訴えに変わってきます。もし今までステロイドを使用していたとしても、ステロイドの効果がないな、と感じるようになるでしょう。経験的に、ステロイドを使っていても、倦怠感が増していると感じるようになると、私は患者さんの残された時間はだいたい数週間だと思っています。この余命1カ月未満の時期にステロイドを使用・継続すると、長期に使うことになります。したがって、不眠、せん妄や体液貯留などの副作用が前面に出てきてしまうので、余命1カ月未満の時期にはステロイドの減量・中止します。
余命1カ月未満の終末期の時期は倦怠感を取るというよりは、むしろ倦怠感とうまく付き合うという事に目標をシフトします。エネルギー温存療法というものがあります。エネルギー温存療法は、普段はできるだけ横になった状態で、主として休息を十分に取りながら、患者さんにとって大事な活動をしたいときに動くということです。エネルギー温存療法は休息すること自体が治療です。また、この時期は特にアロマセラピー・マッサージも効果のあるケアです。余命1カ月未満の終末期には、薬の投与よりも、患者さんが気持ちが良いと思えることをすることが、倦怠感を取る最も良いケアです。また、患者さんの余命が1週間未満となった場合、倦怠感が増し、身の置き所のなさが十分に取れないこともしばしばあります。その時には鎮静も考慮する必要があるかもしれません。(Dr.Tosh)
脊髄圧迫
オンコロジーエマージェンシーという言葉を知っていますか?オンコロジーエマージェンシーとは、がんやがん治療が原因で、発症してから数時間から数日以内に重篤な障害を起こして、QOLやADLの著しい低下を起こしたり、場合によっては致命的になる状態のことを言います。オンコロジーエマージェンシーの一つに脊髄圧迫があります。これは、脊髄にがんが転移することで起こる病態です。まず、脊椎にがんの転移のある患者さんは、今後脊髄圧迫が起こるかもしれないと考えましょう。脊髄圧迫は、歩行可能な状態で治療すれば、90%以上が回復できますが、全く足が動かない状態で48時間が経過した患者さんでは、回復する可能性はほぼゼロなのです。
脊髄圧迫の原因は、ほとんどがんの骨転移によるものです。頸椎、胸椎、腰椎のどの部位の転移でも起こりえます。肺がん、乳がん、前立腺がんは頻度が高いですが、どのがん腫でも脊髄圧迫をきたします。症状としては、多くの場合、骨転移による痛みが先に起こるので、頸部痛や背部痛が生じた時は、レントゲン、CTなどで骨転移の有無を確認しましょう。下肢の運動麻痺、知覚麻痺、さらには膀胱直腸障害が主たる症状です。足の脱力感、歩きにくさやしびれ、足の感覚が鈍くなるといった症状や、尿が出にくくなったり、尿漏れしやすくなるなどの症状が急に起こり、時間経過とともに進行し、増悪します。
治療としては、まず、ステロイド投与です。デキサメタゾンで1日10㎎~13㎎から開始し、徐々に減量します。少しでも症状があれば、ただちにステロイド投与を開始 してください。ステロイド投与は神経機能の改善、疼痛緩和などの症状軽減目的で行います。次に整形外科では、出来るだけ腫瘍を減量し、椎体を固定する手術を行います。また、放射線治療科では放射線を病巣部に照射し、腫瘍を小さくすることで、神経圧迫を解除します。(Dr.Tosh)
手足のしびれ(抗がん剤の副作用)
抗がん剤の副作用に「手足のしびれ」があります。しびれて鉛筆が握れない、パソコンのキーボードが操作できない、家事がうまくできない、足が地面についている感覚がないから歩きにくくてこけてしまう、手を洗おうとしても痛くて洗えない、こういった症状が、抗がん剤治療が終わった後でも何年も続いて、残念ながら、いつ改善するかはっきりわからないのです。半年で良くなる人もいれば、5年経ったも良くならない人もいて、個人差がとても大きいのが現状です。この長期間続く慢性の手足のしびれは、本当に治るのか心配されている患者さんがたくさんいますが。良くなる時間には個人差はあってもほとんどの方は症状がなくなったり、気にならない程度まで良くなります。徐々に良くなる人もいれば、ある時、急に良くなったという方もおられます。また、完全にしびれは良くなってはいないけれど、これくらいなら普通に生活できているので、気にならなくなったという方もおられます。どうしても良くならない人は、精神的、心理的、社会的要因が複雑に絡んでいる場合もあり、慢性疼痛を専門的に診ているペインクリニックや心療内科を紹介してもらいましょう。
手足のしびれは、末梢神経(運動神経、感覚神経、自律神経)の障害で起こります。末梢神経や末梢神経に栄養を運ぶ血管の障害で、間違った情報が脳に伝えられてしびれの症状が起こると考えられています。手足のしびれを起こしやすい抗がん剤は主に2種類あります。タキサン系抗がん剤(パクリタキセルやアブラキサンなど)と白金系抗がん剤(オキサリプラチンやシスプラチンなど)が有名です。これらの抗がん剤を使った人が皆さん副作用が出るわけではありませんが、何年もしびれが続いてつらい思いをしている人もたくさんいます。しびれの副作用は、患者さんが訴えないとかかりつけ医にはわからないので、我慢していると対応が遅れてしまうこともあります。
慢性的に手足のしびれを感じている人は、末梢の血行不良と痛みに敏感になることが原因になっています。慢性的な末梢の血行不良については、手足を冷やさないで温めること、運動することが重要です。具体的には、できるだけ冷たいものを飲んだり触ったりしないこと、洗面や手洗いはできるだけ温水を使うこと、炊事や洗濯の時は厚めのゴム手袋をすることなどを指導します。運動はウォーキングがお勧めですが、転倒に気をつけて無理しない範囲で行いましょう。薬では、牛車腎気丸や八味地黄丸などが効果的です。ー方、痛みに敏感になって感じる慢性的な痛みに対して、アセトアミノフェンやNSAIDsはあまり効きませが、抗うつ薬(デュロキセチンやミルタザピンなど)は、痛みを敏感に感じることを抑える効果があります。(Dr.Tosh)
心因性疼痛
解剖学的には説明のできない痛みで、身体表現性障害に分類されることが多い。抗不安薬や抗うつ薬が選択されることも多いが、薬のみに頼るのではなく、精神心理的治療が必要である。
医療用麻薬が効かない
がんの患者さんに医療用麻薬を投与しても一向に効かないことがありますが、原因には大きく分け2つあると思います。一つは、そもそも麻薬の量が足りていない場合と神経障害性疼痛の場合です。神経障害性疼痛は、医療用麻薬が全く効かないというわけではありませんが、効きにくいとされています。がん性疼痛はがんが直接に内臓に浸潤して起こす「侵害受容性疼痛」には効果がありますが、がんが、神経、血管を圧迫し破壊し引っ張るということで生じる痛みで、ピリピリ、ジンジン、チクチクという痛みには効きにくく、リリカなどを使います。次に、がんになり、体重減少、全身倦怠感、筋肉量の低下が起こり、体を動かす際に体に負担がかかり、頭痛や背部痛、腰痛が多いようです。筋膜性疼痛には、NSAIDsが効果的です。また、抗うつ薬など痛みの閾値を上げる薬剤や芍薬甘草湯、ペインクリニックでトリガーポイント注射を売ってもらうことも有効で、風呂に入ったり、マッサージで血行を促進することで楽になります。アロマセラピーも効果的です。がん治療によって起こる痛みとして手術後の傷跡の痛み、化学療法や放射線療法の副作用による痛みなどはNSAIDsが有効です。

鎌田實先生、つぶれかけていた長野県茅野市の諏訪中央病院を「住民とともに作る地域医療」の病院として再生します。最初に赴任したときの下りで、なるべく注射をしない、できるだけ薬は出さない、という医療を徹底的にして、患者さんはますます減っていきました。僕も開業した当時、悩んだ問題です。お年寄りは、注射やお薬が楽しみなんです。これは、病気を診るのではなく、人を診る感覚としては大事なことなのです。大腸カメラの穴あきパンツも諏訪中央病院発のようです。医学はscienceではなくて、artである。医療者がつい口に出してしまう「がんばりましょう」という言葉に傷つく患者さんがいることを心に留めておかなければいけません。

徳永進先生、鳥取市内に19床のホスピスケア「野の花診療所」を開設しています。いろいろな「お薬」がでてきます。焼き肉であったり、自転車、ホタル狩り、花火大会、ピアノ、ただ道を歩く、碁が打ちたいなど・・・患者さんを癒すのは、みなれた風景であったり、ありふれた日常なんですね。 また、医療者としての徳永先生の飄々とした立ち位置が、大変参考になりました。がんの末期の患者さんを目の前にして、誰も代わってあげられないし、医師としてなにもできないのですが、話を聴いてあげるところからはじめています。やはり、鎌田先生のお話との共通点は「日常のすばらしさ」「あるがままの大切さ」人の人生って、本当に人それぞれですよね。 でも、いろいろあっても終わりよければすべてよしって気がしています。「死は別に恐ろしいことではない」人生が終わる時、いつもの日のように穏やかに過ごせたらいいですね。

